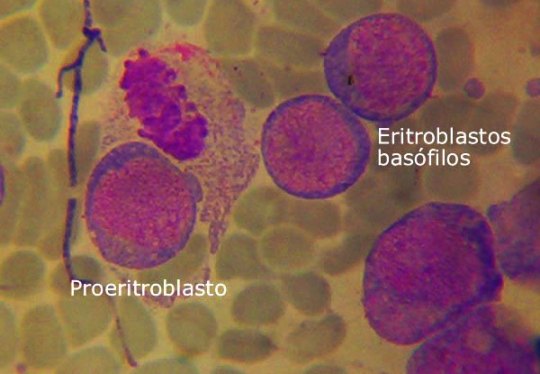
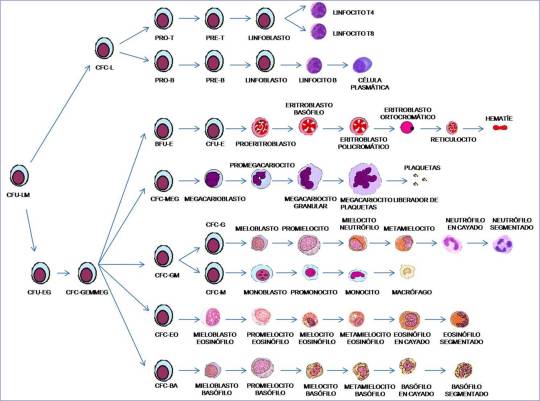
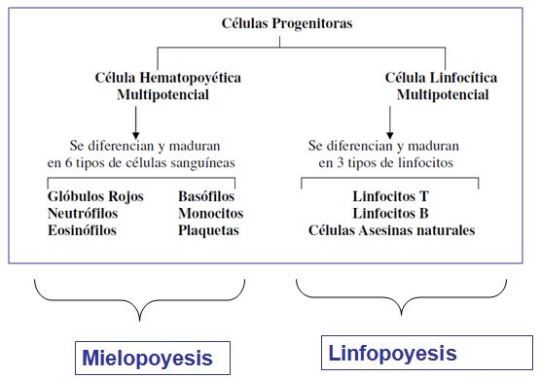
Text
Novedosa prueba detecta cáncer de próstata temprano
Más de un millón de hombres serán sometidos a una biopsia de próstata este año, pero solo una quinta parte de estas biopsias producirán un diagnóstico de cáncer, por lo que es deseable una prueba más exacta.
Científicos del Sistema de Salud de la Universidad de Michigan (Ann Arbor, MI, EUA) han comenzado a ofrecer una prueba de orina llamada Mi-Prostate Score para mejorar la detección con el PSA para el cáncer de próstata y la prueba fue validada en casi 2.000 muestras de orina. La prueba incluye tres marcadores específicos que podrían indicar cáncer. Mi-Prostate Score, o MiPS, fue significativamente más exacta que el solo PSA para predecir el cáncer, así como para predecir el cáncer de próstata agresivo que puede crecer y propagarse rápidamente.
El análisis de orina busca el ácido ribonucleico (ARN) del gen de la proteasa transmembrana de fusión, serina 2: El homólogo del oncogén del virus V-ets de la eritroblastosis E26 (T2: ERG), así como otro marcador, el antígeno de cáncer de próstata 3 (PCA3). Se cree que este gen de fusión, T2: ERG causa el cáncer de próstata. Los estudios en tejidos de próstata muestran que la fusión de genes, casi siempre indican cáncer. Esto se combina con los valores séricos de PSA para producir una evaluación del riesgo para el cáncer de próstata. La prueba también predice el riesgo de tener un tumor agresivo, lo que ayuda a médicos y pacientes a tomar decisiones sobre si se debe esperar y controlar los niveles del análisis o realizar una biopsia inmediata.
Scott Tomlins, MD, PhD, un profesor de urología, dijo: “Muchos hombres tienen elevado su nivel de PSA pero esto no significa que en realidad tienen cáncer, pero puede ser difícil determinar esto sin biopsia. Necesitamos nuevas herramientas para ayudar a los pacientes y los médicos a tomar mejores decisiones acerca de qué hacer si el PSA sérico está elevado. Mi-Prostate Score ayuda con esto. Esta combinación de ensayos no está diseñada para decir definitivamente, en el momento del diagnóstico, si un hombre tiene cáncer de próstata agresivo, pero puede proporcionar una estimación más exacta de que tan probable es que tenga cáncer y la probabilidad de que el cáncer sea agresivo”. El campo de uso del diagnóstico ha sido licenciado a Hologic (Bedford, MA, EUA).
0 notes
Text
Prueba molecular para diagnóstico temprano de cáncer hepático
0 notes
Text
Tratamiento temprano con eculizumab, mejores resultados en síndrome hemolítico urémico atípico
0 notes
Text
Crean el primer mapa de resistencia humana al virus del sida
Ginebra. EFE Un grupo de investigadores suizos elaboró el primer mapa de resistencia humana al virus del sida, que muestra la manera en que el cuerpo lucha naturalmente contra la enfermedad, un avance que podrá tener aplicaciones como la creación de nuevos tratamientos personalizados.
Mediante el estudio de cepas de VIH alojadas en un huésped humano, los investigadores pudieron identificar mutaciones genéticas específicas, una huella que refleja los ataques producidos por el sistema inmune.
Con este sistema, los científicos pueden reconocer las variaciones genéticas que hacen a algunas personas más resistentes al virus y a otras más vulnerables, además de usar esta información para crear tratamientos individualizados.
Con la ayuda de un potente ordenador, que han denominado “superordenador” , los científicos cruzaron más de 3.000 posibles mutaciones en el genoma del virus, con más de seis millones de variaciones del genoma de 1.071 personas seropositivas.
Los científicos basaron el estudio en bancos de muestras creados en los años 80, cuando todavía no había tratamientos eficaces.
Fellay precisó que el cuerpo humano desarrolla siempre estrategias de defensa contra el VIH, pero desgraciadamente, lo que dificulta la tarea de luchar contra él.
Según los autores del estudio, este trabajo ha permitido obtener una visión más completa de los genes humanos y la resistencia inmune al VIH, lo que podría generar nuevas terapias inspiradas en las defensas genéticas naturales del cuerpo humano.
CÓMO FUNCIONA
Con este sistema, los científicos pueden reconocer las variaciones genéticas que hacen a algunas personas más resistentes al virus y a otras más vulnerables, además de usar esta información para crear tratamientos individualizados.
Con la ayuda de una potente computadora, que han denominado “supercomputadora”, los científicos cruzaron más de 3.000 posibles mutaciones en el genoma del virus, con más de seis millones de variaciones del genoma de 1.071 personas seropositivas.
“Teníamos que estudiar las cepas virales de pacientes que todavía no hubiesen recibido ningún tratamiento, lo que no es corriente”, explicó a través de un comunicado el investigador de la EPFL, Jacques Fellay.
Por ese motivo, los científicos basaron el estudio en bancos de muestras creados en los años 80, cuando todavía no había tratamientos eficaces.
Fellay precisó que el cuerpo humano desarrolla siempre estrategias de defensa contra el VIH, pero desgraciadamente “el genoma del virus cambia rápidamente, a razón de millones de mutaciones al día”, lo que dificulta la tarea de luchar contra él.
Según los autores del estudio, este trabajo ha permitido obtener una visión más completa de los genes humanos y la resistencia inmune al VIH, lo que podría generar nuevas terapias inspiradas en las defensas genéticas naturales del cuerpo humano.
1 note
·
View note
Text
Potencial biomarcador determina riesgo de diabetes tipo 2
Actualizado el 28 Oct 2013
Se ha descubierto una asociación definitiva entre ciertos tipos de estilo de vida y los factores demográficos y un biomarcador potencial para determinar el riesgo de diabetes tipo 2.
El biomarcador es una proteína llamada globulina transportadora de hormonas sexuales (SHBG) y los niveles bajos puede ser un indicador de mayor riesgo de síndrome metabólico y diabetes tipo 2, con años de antelación.
Los científicos de la Universidad de Brown (Providence, Rhode Island, EUA) midieron los niveles de SHBG en 13.547 mujeres que formaban parte de la Iniciativa Nacional de Salud de la Mujer. Aunque el equipo había descubierto que los niveles de SHBG eran capaces de predecir el riesgo de diabetes tipo 2, y que varias mutaciones en el código genético de la proteína también son factores predictivos, dicen que este estudio muestra que la proteína no necesariamente permanece sin cambios durante toda la vida del individuo.
Las concentraciones plasmáticas de SHBG fueron medidas usando un inmunoensayo de electroquimioluminiscencia (Roche Diagnostics, Indianápolis, IN, EUA), un inmunoensayo quimioluminiscente, de dos sitios, en fase sólida (Siemens Healthcare Diagnostics, Malvern, PA, EUA) o un análisis inmunoradiométrico (Esoterix Laboratory Services, Austin, TX, EUA).
En el análisis de los resultados, los científicos encontraron que la edad, el uso de la terapia de reemplazo de estrógenos, la actividad física y el consumo de café fueron significativamente mayores en las mujeres con niveles más elevados de SHBG. Sin embargo, las mujeres con un índice de masa corporal (IMC) alto, estaban relacionadas con niveles bajos de SHBG, pero las asociaciones significativas de SHBG, en las mujeres, no variaron entre los grupos étnicos. Los resultados del estudio también podrían dar lugar a posibles nuevas intervenciones, dado que el índice de masa corporal, la actividad física, la terapia con estrógenos y la ingesta de café se pueden ajustar. Los autores observaron que, saber que estos factores están relacionados con el biomarcador, sugiere que cambiar estos elementos de estilo de vida podría, a su vez, ajustar los niveles de proteína en el tiempo, por lo tanto, afectando el riesgo de diabetes.
Simin Liu, MD, ScD, profesor de medicina en la Universidad Brown, y el autor principal del estudio, dijo: “Esta proteína parece captar el efecto acumulado entre el gen y el medio ambiente reflejando un estado metabólico de nuestro cuerpo, especialmente en el hígado, afectando en última instancia, el riesgo de diabetes. Para el momento en que está determinando la glucosa en sangre es demasiado tarde, porque utiliza este parámetro como un criterio diagnóstico para definir la diabetes. Nuestro argumento es que se puede ir a la oficina del médico y comprobar que esta proteína puede predecir el riesgo futuro 6 a 10 años antes. “El estudio fue publicado el 18 de septiembre de 2013, en la revista Clinical Chemistry.
Enlaces relacionados:
Brown University
Roche Diagnostics
Siemens Healthcare Diagnostics
Esoterix Laboratory Services
0 notes
Photo
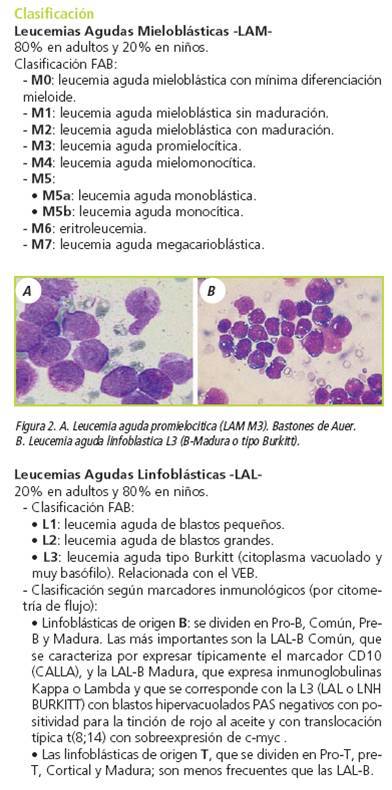
CLasificación leucemias Agudas.
fuente: manual MIR de hematología
37 notes
·
View notes
Text
¿Sabes que es un femtolitro?
En hematologia, se usa para medir el volumen corpuscular medio.
Volumen corpuscular medio normal: 82-98 fl.
Fl= femtolitros por hematíes.
Nuevo símbolo para representar μ3
90 x 10-15 litros
"Un femtolitro es una millonésima de una milmillonésima de litro".
39 notes
·
View notes
Text
Recomiendan pruebas genéticas antes de recetar la warfarina
La warfarina, un fármaco ampliamente utilizado pero potencialmente peligroso, no se debe recetar sin determinar antes un mapa genético del paciente.
Las complicaciones hemorrágicas provenientes del uso de la warfarina son la causa de cerca de 30.000 consultas de urgencia al año en los Estados Unidos. Las hemorragias, como resultado de tomar warfarina, incluso pueden ser letales. Los estudios han demostrado que el riesgo de un episodio de sangrado grave en el cerebro o el intestino, por ejemplo, es más alto poco después de haber comenzado el tratamiento.
0 notes
Text
Evalúan métodos para el estado de HER2 en cáncer de mama
Actualizado el 21 Oct 2013
El gen del receptor del factor de crecimiento epidérmico humano 2 (HER2) está expresado exageradamente o amplificado en aproximadamente el 15% a 20% de todos los cánceres de mama, lo que da un peor pronóstico.
Esto genera la expresión exagerada de la proteína HER2, que se asocia con peores resultados clínicos en las pacientes con cáncer de mama y, por lo tanto, es esencial lograr una evaluación exacta del estado de HER2. Esto se puede hacer a nivel de ADN, ácido ribonucleico mensajero (mARN) o de proteínas mediante varios métodos diferentes.
Los científicos de la Universidad de Linköping (Suecia) analizaron 145 muestras primarias de cáncer de mama fijadas en formol y colocadas en parafina (FFPE), mediante la reacción en cadena de la polimerasa en tiempo real (PCR) de amplificación de HER2, utilizando la proteína precursora de amiloide como referencia. La selección del material tumoral se basó en una prueba clínica anterior de HER2, logrado o bien únicamente, o por fluorescencia de hibridación in situ (FISH) para 145 tumores o tanto por inmunohistoquímica (IHC) como por la prueba FISH para los 127 tumores.
La coloración inmunohistoquímica para HER2 había sido realizada en 127 muestras de tumores FFPE, y esto se logró usando la prueba HercepTest (Dako, Glostrup, Dinamarca). La prueba FISH fue realizada en cortes de 4 micras de espesor de tejido FFPE utilizando el Kit de Sondas de ADN PathVysion HER-2 (Abbott Laboratories, Abbott Park, IL, EUA). Todas las reacciones para la PCR en tiempo real fueron realizadas con el Sistema de Detección de Secuencias ABI Prism 7700 (Applied Biosystems AB, Estocolmo, Suecia).
Los autores encontraron que había una concordancia del 93 % entre la PCR en tiempo real y la prueba de FISH, y 86 % entre la PCR en tiempo real y la IHC. Llegaron a la conclusión que la PCR, en tiempo real, es una técnica rápida que no requiere ningún tipo de modelos sofisticados para poder interpretar los resultados. Además, es rentable, y se pueden analizar muchas muestras simultáneamente. Por lo tanto, la PCR en tiempo real se puede utilizar para detectar la amplificación de HER2 en el ADN de tejido de cáncer de mama FFPE. El estudio fue publicado el 7 de septiembre de 2013, en la revista Pathology and Laboratory Medicine International.
Enlaces relacionados:
Linköping University
Dako
Abbott Laboratories
Applied Biosystems AB
0 notes
Text
Asocian proteína del síndrome X frágil con cáncer de mama
Actualizado el 24 Oct 2013
Se ha identificado a la Proteína de Retardo Mental X Frágil (FMRP) como contribuyente de la progresión del cáncer de mama.
La FMRP actúa como un interruptor maestro para controlar los niveles de varias proteínas implicadas en diferentes etapas del cáncer de mama agresivo, incluyendo la invasión de las células cancerosas a los vasos sanguíneos y la proliferación de estas células cancerosas a otros tejidos formando metástasis.
Un equipo de científicos del Centro de VIB para la Biología de las Enfermedades (Lovaina, Bélgica) y la Universidad de Roma Tor Vergata (Italia) identificaron niveles altos de FMRP en microarrays de tejido de cáncer de mama humano y también examinaron los efectos de los niveles de FMRP en un modelo de ratón para estudiar el cáncer de mama. En estos ratones, los altos niveles de FMRP, en tumores primarios de mama, también se relacionaron con la propagación del cáncer a los pulmones y el desarrollo de metástasis.
La expresión de FMRP también fue analizada de forma independiente en un panel de carcinoma ductal usando el OncoPair INSTA-Blot (Imgenex, San Diego, CA, EUA). Los autores sugieren que los niveles de FMRP pueden ser utilizados como un indicador del cáncer de mama agresivo y se podrían utilizar para predecir la probabilidad de la propagación del cáncer a otros órganos, como el pulmón. De hecho, los investigadores encontraron que los niveles de FMRP se correlacionan con el Cáncer de Mama Triple Negativo, altamente agresivo. El cáncer de mama es la forma más común de cáncer en las mujeres y tiene un mal pronóstico. A menudo, recurre años después del tratamiento y se extiende por todo el cuerpo.
Claudia Bagni, PhD, autora principal del estudio, dijo: “Los estudios previos indican que los pacientes con Síndrome X Frágil tenían un menor riesgo de desarrollar cáncer, pero poco se sabe acerca de los eventos moleculares que conducen a este efecto benéfico. Hemos demostrado que los altos niveles de la proteína FMRP en muestras de tejido de mama humanos están vinculados a un mayor riesgo de cáncer de mama y a la propagación de la enfermedad a otros tejidos en todo el cuerpo. Nuestros resultados sugieren que la FMRP actúa como un regulador maestro de un gran grupo de mARNs que están involucrados en múltiples etapas de la progresión del cáncer”. El estudio fue publicado el 16 de septiembre de 2013, en la revista EMBO Molecular Medicine.
Enlaces relacionados:
VIB
University of Rome
Imgenex
0 notes
Text
Evalúan prueba de cribado para detección precoz del cáncer de ovario
Actualizado el 21 Oct 2013
Una proteína que durante mucho tiempo ha sido reconocida por poder predecir la recurrencia del cáncer de ovario ahora muestra promesa como una herramienta de cribado para la fase inicial de la enfermedad.
El simple análisis de sangre podría ofrecer una herramienta de detección, muy necesaria, para detectar el cáncer de ovario, en sus primeras etapas, incluso en las formas más agresivas, en mujeres posmenopáusicas con riesgo promedio de la enfermedad.
Los científicos del Centro de Cáncer MD Anderson (Houston, TX, EUA) quienes colaboraron con otras instituciones, matricularon a 4.051 mujeres de siete sitios a través de los EUA, para un estudio de 11 años, de un solo brazo, prospectivo. Todas eran mujeres posmenopáusicas, saludables, de entre 50 y 74 años, sin antecedentes familiares fuertes de cáncer de mama o de ovario. El punto final primario del estudio fue la especificidad, o pocos falsos positivos. Además, el estudio se centró en el valor predictivo positivo, o el número de operaciones necesarias para detectar un caso de cáncer de ovario.
A cada mujer se le practicó una prueba basal, en sangre, de antígeno de cáncer 125 (CA-125). Se usó el Algoritmo de Riesgo de Cáncer de Ovario (ROCA) como un modelo matemático basado en la edad del paciente y el puntaje de CA-125. Las mujeres fueron estratificados a uno de tres grupos de riesgo, con el respectivo seguimiento: “bajo”, regrese dentro de un año para un examen de sangre de seguimiento; “intermedio”, seguimiento adicional con repetición del examen de sangre CA-125 en tres meses; y “alto”, referidas para que les practicaran una ecografía transvaginal (ETV) y consulta con un ginecólogo oncólogo.
La tasa media anual de referencia a una prueba de CA125, a los tres meses fue del 5,8%, y la tasa media anual de referencia para la ETV y la revisión por un ginecólogo oncólogo fue del 0,9 %. A diez mujeres les practicaron una cirugía con base en los resultados de la ETV. Acumulativamente, en 117 mujeres (2,9 %) se determinó que eran de alto riesgo, proporcionando un valor predictivo positivo del 40 % para detectar el cáncer de ovario invasivo y la especificidad fue del 99,9%.
Robert C. Bast, MD, el autor principal del estudio, dijo: “El CA-125 es liberado por sólo el 80% de los cánceres de ovario. En la actualidad, estamos planeando un segundo ensayo que evaluará un panel con cuatro pruebas de la sangre, incluyendo la CA-125 para detectar los tipos de cáncer que podríamos pasar por alto si usáramos sólo el CA-125. La estrategia actual no es perfecta, pero parece ser un primer paso prometedor”. El Prof. Bast, quien co-inventó el ensayo de CA-125, ha colaborado estrechamente con Fujirebio Diagnostics, Inc. (Malvern, PA, EUA) para desarrollar una prueba de laboratorio clínico. El estudio fue publicado el 26 de agosto de 2013, en la revista Cancer.
Enlace relacionados:
MD Anderson Cancer Center
Fujirebio Diagnostics
// <![CDATA[ (function(d, s, id) { var js, fjs = d.getElementsByTagName(s)[0]; if (d.getElementById(id)) return; js = d.createElement(s); js.id = id; js.src = "//connect.facebook.net/es_LA/all.js#xfbml=1"; fjs.parentNode.insertBefore(js, fjs); }(document, 'script', 'facebook-jssdk')); // ]]>
0 notes
Text
Identifican causas de la leucemia infantil
Actualizado el 15 Oct 2013
Se ha identificado una asociación genética con el riesgo de leucemia linfoide aguda infantil (LLA) y hacer pruebas para esta mutación podría permitirles a las familias afectadas prevenir la leucemia en las generaciones futuras.
Se realizaron una serie de pruebas moleculares, incluyendo la secuenciación del exoma y arrays de polimorfismos de un solo nucleótido, para confirmar que la mutación observada comprometía la función normal del gen, pero que puede aumentar el riesgo de desarrollar LLA.
Los científicos del Centro de Cáncer Memorial Sloan-Kettering (Nueva York, NY, EUA) y otras instituciones observaron por primera vez la mutación en una familia tratada en el Memorial Sloan-Kettering de los cuales varios miembros de la familia, de diferentes generaciones, habían sido diagnosticados con LLA infantil. Una segunda familia no emparentada, propensa a la leucemia, que fue atendida en un hospital diferente se encontró, posteriormente, que tenía la misma mutación.
La mutación genética heredada se encuentra en un gen llamado gen box apareado 5 (PAX5) que también es conocido como proteína activadora específica de linaje de células B (BSAP), que se sabe que juega un papel en el desarrollo de algunos cánceres de células B, incluyendo la LLA. PAX5 es un factor de transcripción o “gen maestro”, que regula la actividad de varios otros genes y es esencial para el mantenimiento de la identidad y la función de las células B. En todos los participantes en el estudio, faltaba una de las dos copias del gen PAX5, dejando sólo la versión mutada. Las células leucémicas de todos los individuos afectados, en ambas familias, exhibieron la deleción 9p, con la pérdida de la heterocigosidad y la retención del alelo mutante PAX5 en el cromosoma 9p13.
Los autores del estudio esperan que los estudios en curso también determinen qué porcentaje de los pacientes con LLA infantil tienen la mutación PAX5. Los cálculos actuales sugieren que es poco frecuente. Además, la mutación del gen recientemente descubierto podría ayudar, algún día, a los científicos a determinar cómo atacar a los factores de transcripción para el tratamiento de otras formas no hereditarias de la leucemia en que la mutación PAX5 está presente. La LLA es la forma más común de cáncer en los niños, con 3.000 niños y adultos jóvenes que son diagnosticadas con esta enfermedad cada año en los EUA
Kenneth Offit, MD, MPH, uno de los autores principales del estudio, dijo: “Por lo menos este descubrimiento nos da una ventana nueva sobre las causas hereditarias de la leucemia infantil. De manera más inmediata, las pruebas de esta mutación les pueden permitir a las familias afectadas prevenir la leucemia en las generaciones futuras. Con una mejor comprensión de los elementos genéticos que inducen la susceptibilidad al cáncer o promover el crecimiento del cáncer, podemos apuntar la terapia con mayor precisión, así como prevenir potencialmente la producción del cáncer en el primer lugar. “El estudio fue publicado el 9 de agosto de 2013, en la revista Nature Genetics.
Enlace relacionado:
Memorial Sloan-Kettering Cancer Center
DÉJANOS TUS COMENTARIOS:
// <![CDATA[ (function(d, s, id) { var js, fjs = d.getElementsByTagName(s)[0]; if (d.getElementById(id)) return; js = d.createElement(s); js.id = id; js.src = "//connect.facebook.net/es_LA/all.js#xfbml=1"; fjs.parentNode.insertBefore(js, fjs); }(document, 'script', 'facebook-jssdk')); // ]]>
3 notes
·
View notes
Text
Niveles sanguíneos de la cistatina C calculan función renal
Actualizado el 17 Oct 2013
DÉJANOS TUS COMENTARIOS:
// <![CDATA[ (function(d, s, id) { var js, fjs = d.getElementsByTagName(s)[0]; if (d.getElementById(id)) return; js = d.createElement(s); js.id = id; js.src = "//connect.facebook.net/es_LA/all.js#xfbml=1"; fjs.parentNode.insertBefore(js, fjs); }(document, 'script', 'facebook-jssdk')); // ]]>
0 notes