Text
Çocuklarda Sedef Hastalığı, Belirtileri ve Tedavisi

Çocuklarda sedef hastalığı en çok damla tipi sedef hastalığıdır. Cildin geniş bölgelerinde küçük, kırmızı, pullu noktalar oluşur. Strep boğaz gibi bir boğaz enfeksiyonu başlangıcında genellikle çocuklarda ve gençlerde tetiklenir. Çocuğunuzun genleri, sedef hastalığı geliştirip geliştirmediği konusunda bir rol oynayabilir.
Sedef Hastalığı Nedir?
Sedef hastalığı yaygın, bulaşıcı olmayan bir cilt hastalığıdır. Sedef hastalığının en sık görülen tipi plak sedef hastalığıdır. Cilt hücrelerinin normalden çok daha hızlı gelişmesine ve olması gerektiği gibi düşmemesine neden olur. Hücreler cildinizin yüzeyinde birikerek, kalın ve gümüşi kırmızı deriden plaklar olarak adlandırılan bölgelere neden olur. Plaklar genellikle kaşıntılıdır ve kalın beyazımsi simli ölçeklerle kaplıdır. Aşırı aktif bir bağışıklık sistemi bu süreç için sorumludur.
Plak sedef hastalığı vücudunuzda herhangi bir yerde görünebilir, ancak en çok diz, kafa derisi, dirsek ve gövde üzerinde görülür.
Sedef hastalığı nesilden nesile geçirilebilir. Ulusal Psoriasis Vakfı'na (NPF) (1) göre, siz veya çocuğunuzun diğer ebeveyninin sedef hastalığı varsa, çocuğunuzun da sahip olacağı ihtimal yaklaşık yüzde 10'dur. Hem siz hem de çocuğunuzun diğer ebeveyninin cilt durumu varsa, çocuğunuzun bunu geliştirme şansı yüzde 50'ye, hatta daha da yükselir.
Sedef hastalığı ile ilgili daha fazla bilgi edinin.
Çocuklarda Sedef Hastalığı Belirtileri
Birkaç çeşit sedef hastalığı vardır. Her türün kendine özgü belirtileri vardır. Sedef hastalığının en sık görülen semptomları şunlardır:
Sık sık kırmızı olan ve beyazımsı simli pullarla kaplı deride oluşan lekeler (genellikle bebeklerde kızarıklıklarla karıştırılır)
Kanaması kuru, çatlamış cilt
Cildin etkilenen bölgelerinde ve çevresinde kaşıntı, ağrı veya yanma hissi
Cilt kıvrımlarında kırmızı alanlar
Sedef hastalığı kronik bir durumdur. Bu muhtemelen asla tamamen ortadan kalkmayacağı anlamına gelir. Ayrıca, artan ve azalan faaliyet dönemleri arasında geçiş yapan bir durumdur. Etkin olduğu zamanlarda, çocuğunuzun daha fazla belirtisi olacaktır. Birkaç hafta veya birkaç ay içinde, semptomlar düzelebilir ve hatta kaybolabilir. Bu döngü zamanı genellikle tahmin edilemezdir. Bir döngü başladıktan sonra semptomların ne kadar şiddetli olacağını bilmek de çok zordur.
Sedef hastalığı belirtileri ile ilgili daha fazla bilgi edinin.
Sedef Hastalığı Tetikleyicileri
Kimse sedef hastalığına neyin neden olduğunu tam olarak bilemezken, hastalığı daha muhtemel hale getiren birkaç tetikleyici vardır. Bunlar şunları içerir:
Enfeksiyon
Cilt tahrişi
Stres
Şişmanlık
Soğuk hava
Bu tetikleyicilerden kaçınmak ya da yönetmenin bir yolunu bulmak, sedef hastalığı semptomlarının oluşumunu veya ciddiyetini azaltmaya yardımcı olabilir.
Çocuklarda Sedef Hastalığı Oranı
Çocuklarda sedef hastalığı oldukça yaygındır. NPF'ye göre (1), her yıl bu cilt durumuna göre 10 yaşın altındaki tahmini 20.000 Amerikan çocuğu teşhis edilmektedir. Bu en genç nüfusun yaklaşık yüzde 1'ine eşittir.
Çoğu insan ilk sedef hastalığını 15 ila 35 yaşları arasında deneyimliyor, ancak çocuklarda çok daha genç ve yetişkinlerde çok daha yaşlı gelişebilir. Bir çalışmada, sedef hastalığına sahip yetişkinlerin yüzde 40'ının, çocukken semptomlarının başladığını söyledikleri bulunmuştur.
Çocuklarda sedef hastalığı semptomları yaşlandıkça daha az şiddetli ve daha seyrek olabilir. Diğerleri yaşamları boyunca bu durumla başa çıkmaya devam edebilir.
Çocuklarda Sedef Hastalığı Tedavisi
Şu anda sedef hastalığı için tedavi yoktur. Tedavi, ortaya çıktıklarında semptomları hafifletmeye odaklanır ve alevlenmelerin şiddetini önlemeye veya azaltmaya yardımcı olur.
Sedef Hastalığında Topikal Tedaviler
Topikal tedaviler sedef hastalığı için en sık reçete edilen tedavidir. Hafif ila orta derecede sedef hastalığının semptomlarını azaltmaya yardımcı olabilirler. İlaçların deriye uygulanması şeklindedir. Topikal tedaviler ilaçlı ve nemlendirici içerir:
merhem
losyonlar
kremler
çözeltiler
Bunlar çeşitli olabilir ve çocuğunuzun bunları günde bir defadan fazla uygulamasına ihtiyacı olabilir. Yine de çok etkili olabilirler ve diğer tedavilerden daha az yan etkilere neden olabilirler.
Çocuğunuzun, elektronik hatırlatıcılar ayarlayarak veya dalgalanmayan günlerde, örneğin yatmadan hemen önce ve uyanmadan hemen sonra programlayarak tedaviyi uygulamayı hatırlamanıza yardımcı olun.
Sedef Hastalığında Işık Tedavisi
Hem doğal hem de yapay ışıklar sedef hastalığının semptomlarını hafifletebilir. Özel ışıklar tarafından etkinleştirilen lazerler ve ilaçlar gibi birkaç yeni seçenek vardır. Çocuğunuzun doktoruna danışmadan ışık terapisi kullanmaya başlamamalısınız. Işığa çok fazla maruz kalmak aslında semptomları daha da kötüleştirebilir.
Doktorunuz doğal güneş ışığını öneriyorsa, çocuğunuzun bir aile olarak birlikte yürümesi ya da okuldan sonra arka bahçesinde oynayarak ekstra doz almasına yardımcı olun.
Oral veya Enjekte Edilen İlaçlar
Çocuklarda ılımlı ila şiddetli sedef vakaları için çocuğunuzun doktoru, hap, iğne veya intravenöz (IV, doğrudan damar yolu ile verilen) ilaçları reçete edebilir. Bu ilaçların bir kısmı ciddi yan etkilere neden olabilir, bu yüzden tedaviler başlamadan önce neleri karşılayabileceğinizi anlamak önemlidir. Muhtemel ciddi yan etkilerden dolayı, bu tür tedavi çocuğunuz daha yaşlı veya sadece kısa süreler boyunca kullanılıncaya kadar saklanabilir.
Yaşam Tarzı Değişiklikleri
Tetikleyicileri yönetmek, çocuğunuzun sedef hastalığına karşı en iyi savunmalarından biri olabilir. Egzersiz yapmak, yeterli uyku almak ve dengeli bir diyet yapmak çocuğunuzun vücudunu sağlıklı tutmaya yardımcı olacaktır. Sağlıklı bir vücut daha az ve daha az şiddetli hastalık aktivitesine sahip olabilir. Buna ek olarak, çocuğunuzun cildini temiz ve nemlendirilmiş şekilde tutmak, sedef alevlenmelerini de azaltan cilt tahrişini azaltmaya yardımcı olabilir.
Arkadaş canlısı bir aile yarışması başlatarak çocuğunuzu ve ailenizdeki herkesi daha sağlıklı hale getirmeye teşvik edin. Her gün en fazla adımı tamamlayan kişinin kaydını tutun veya kilo kaybı söz konusuysa, zamanla kaybedilen kilo yüzdesini izleyin.
Çocuğunuzun Sedef Hastalığı ile Başa Çıkmasına Yardım Etmek
Sedef hastalığı olan bazı çocuklar için, sadece semptomlar göründüğünde ele alınması gereken küçük bir rahatsızlıktır. Diğer çocuklar için sedef hastalığı daha çok ilgili olabilir. Cildin yüzleri veya cinsel organları çevresinde hassas alanlarda gelişen plak veya plaklarla kaplı geniş cilt bölgeleri olan çocuklar utanç yaşayabilirler.
Salgının kapsamı küçük olsa da, çocuğunuzun benlik saygısına yapacağı zarar büyük olabilir. Utanç ve iğrenme duyguları sorunu bir araya getirebilir. Bu duyguları akranları tarafından yapılan yorumlarla birleştirirseniz, sedef hastalığı çocuğunuzun depresyon ve izolasyon duygularına maruz kalmasına neden olabilir.
Hastalığın varlığından kaynaklanan olumsuz duygusal ve psikolojik etkilere karşı koymak için çocuğunuzun doktoru ile birlikte çalışmanız önemlidir. Günümüz kültüründe, çocuklar açıklanamayan darbelere veya cildindeki lekeler gibi çok küçük sorunlardan ötürü zorbalıklara maruz kalabilirler. Bunun neden olduğu travma, çocuğunuzun tüm yaşamını etkileyecek etkileri olabilir.
Çocuğunuzun doktorundan çocuğunuzla cildinin görünümü hakkında konuşmasını isteyin. Sedef hastalığının duygusal etkisini kabul ederek, çocuğunuzun doktoru çocuğunuzun, yetişkinlerin refahını sağladığını anlamasına yardımcı olabilir. Çocuğunuzla, akranlarından gelen sorulara ve yorumlara uygun cevaplar hakkında konuşun.
Ayrıca, çocuğunuzun doktoruyla bir terapistle çalışma veya bir destek grubuna katılma hakkında konuşmak isteyebilirsiniz. Çocuğunuzun karşılaşabileceği duygusal sorunlarla başa çıkmasına yardımcı olabilecek birçok kaynak var.
Cilt durumunu tedavi etmek artık yeterli değil. Siz, çocuğunuz ve çocuğunuzun doktoru, sedef hastalığını bütünsel bir şekilde tedavi etmek için birlikte çalışmalısınız. Sedef hastalığından kaynaklanan komplikasyonların cildin yüzeyinden daha derin olduğunu anlamak önemlidir.
Kaynaklar: 1, 2
Read the full article
0 notes
Text
Adetten Sonra Hemen Hamile Kalınır Mı, Adetten Kaç Gün Sonra Hamile Kalınır?
Adet Nedir?
Adet kanaması, endometriumun (rahim iç tabakası) hormonal değişiklikler sonrasında dökülmesidir. Bu döngü genel olarak 28 günde bir tekrar etmekte ve hamilelik durumu yoksa gerçekleşmektedir. Adet döngüsü kadınlarda ergenliğe girişten menopoz dönemine kadar, hamilelik dönemleri dışında her ay tekrar etmektedir.
Adet Periyodu
Adet periyodunun ilk günü aynı zamanda adet kanamasının ilk günüdür. Bir adet periyodu bir adetin başladığı günden itibaren, diğer bir adetin başladığı süreyi kapsar ve bu süreç 28 gündür. Bu süre kişiden kişiye farklılık göstermekle birlikte normal olanının 21 ila 35 gün arasında olması beklenir. Adet periyodu üç döneme ayrılır. Bunlar foliküler faz, yumurtlama ve luteal fazdır. Foliküler faz denilen evre adet kanamasının ilk günü ile başlar ve yaklaşık olarak 14 gün sürer. Bu dönemde östrojen hormonu salgılanır ve rahim içi kalınlaşır, gelişir.

Daha sonra östrojen hormonu belli bir düzeye ulaşır ve yumurtlama gerçekleşir. Yumurtlamadan önce rahmin kalınlaşma sebebi bebek için tutunacak ve beslenecek yüzey oluşturmaktır. Bu dönemin adının foliküler faz olma sebebi bu dönemde folikülün yani yumurtanın gelişmesidir. Foliküler fazın başlangıcı adet kanamasına denk geldiği için bir yandan rahim geçen aydan kalan zarı atar bir yandan da yeni rahim iç zarı yapılır.
Foliküler fazda gerçekleşen adet kanaması genel olarak 3-7 gün arasında sürer. 14 günlük süreç sonucunda östrojen hormonu belli bir düzey üzerine çıkar ve bunun sonucunda beyinden LH (Lüteinleştirici hormon) adlı bir hormon salgılanır. Bu hormon gelişmiş olan yumurtanın çatlayıp atılmasını sağlar. Atılan yumurta tüpler tarafından tutulur ve rahime gönderilir. Bu olaya ovulasyon (yumurtlama) denir.
Aklınızda adetten hemen sonra hamile kalınır mı veya adet bittikten hemen sonra hamile kalınır mı gibi sorular varsa bunun cevabı hayırdır. Ortalama periyot 28 gündür ve 14. gününde yumurta rahime ulaşır. Merak ettiğiniz şey adet bittikten kaç gün sonra hamile kalınır ise kendi periyodunuzu belirlemelisiniz. İki adet başlangıcı olarak hesaplayınız. Ve adet olduktan kaç gün sonra hamile kalınır sorusunun cevabı bu şekilde bulunabilir. Adet başlangıcından sonra 14. günde yumurta rahime ulaşır ve rahime ulaştığı sırada sperm ile karşılaşır ise döllenir. Hamilelik meydana gelir.
Adet Periyodu ve Hamilelik
Adet periyodu yukarıda anlatıldığı gibi adet kanaması ile başlar ve 28 gün sürer. Foliküler fazda adet kanamasının ilk günü ile birlikte başlar. Bu süreçte östrojen hormonu sayesinde rahim bir yandan geçen aydan kalma iç zarı atarken yeni olgunlaşan yumurta için bir tutunma yüzeyi oluşturur. Bu sırada yine östrojen hormonu etkisi ile yumurtada gelişir.
günde östrojen hormonunun belli bir seviyeye gelmesi ile LH hormonu salgılanır. LH hormonu ise olgunlaşmış yumurtanın folikülden çıkmasını sağlar. Her kadında adet dönemi 28 gün değil bu farklılığın sebebi foliküler faz. Foliküler fazı takip eden luteal faz adlı dönem her kadında sabit ve 14 gündür. Bundan dolayı iki adetinizin ilk günü arasındaki süreyi hesaplar ve bundan on dördü çıkarırsanız yumurtlama gününüzü hesaplayabilirsiniz.
Hamilelik isteyen çiftler için bu günlerde cinsel birliktelik yaşamak hamilelik şansını arttırır. Folikülden çıkan yumurta tüpler tarafından alınır. Bu sırada cinsel birliktelik yaşanmış ise spermde folikülde bulunur ve yumurtayı döller. Döllenmiş yumurta bir yandan bölünür bir yandan da rahim içine doğru ilerler. Rahim içine gelmiş olan cenin rahme tutunur ve gelişimine burada devam eder. Bu şekilde gebelik başlamış olur.
Luteal Faz
Adet periyodu foliküler faz, yumurtlama ve luteal faz şeklinde ilerler. Eğer ki yumurta döllenirse luteal faz olmaz ve cenin rahimde gelişir. 9 ay boyunca da adet döngüsü durur. Yumurta tüpe gönderildi ancak döllenme olmadı ise östrojen hormonu ve yumurtanın geride bıraktığı korpus luteum (sarı cisimcik) progesteron hormonu salgılar. Luteal faz yumurtlama sonrasından adet kanamasına kadar sürer. Luteal faz da föliküler faz gibi 14 gün sürer ve 28 günlük periyot tamamlanmış olur. Ancak foliküler faz kadından kadına değişir, luteal faz ise her kadında 14 gündür ve sabittir. Bundan yola çıkarak kendiniz kabaca adet periyodunun süresinden 14 gün çıkartılarak yumurtlama gününüzü bulabilirsiniz. Luteal faz 14 gün sonunda biter ve hormonlar sayesinde rahim iç zarı tekrar atılır ve adet kanaması başlar.
Read the full article
0 notes
Text
İnme Nedir? İnme Belirtileri, Nedenleri ve Tedavisi
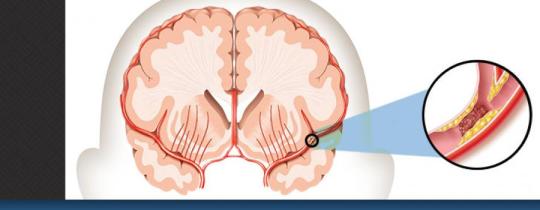
İnme, beynin bir kısmına kan beslemesi kesildiğinde ortaya çıkan ciddi, yaşamı tehdit eden bir tıbbi durumdur. İnme bir acil durumdur ve acil tedavi gereklidir. İnme tedavisi ne kadar erken uygulanırsa, oluşabilecek hasar o kadar azalabilir. Bazı tedaviler semptomların ilk birkaç saatinde başlamalıdır; Erken tedavi genellikle inmenin meydana gelmesini önlemeye yardımcı olabilir.
İnme (Felç) Nedir?
Beynimizle ilgili bir problem olan ve acil tedavi gerektiren inme nedir? Beyninizin bir kısmına kan beslemesi kesildiğinde veya azaldığında, beyin dokusu oksijen ve besin maddelerinden mahrum kalır ve bir beyin krizi olan inme (ya da felç) denilen durum oluşur. Dakikalar içinde beyin hücreleri ölmeye başlar.
İnme tıbbi bir acil durumdur. Hızlı tedavi çok önemlidir. Erken hareket etmek, beyin hasarını ve olası komplikasyonları en aza indirebilir.
ABD'de yapılan bir araştırmada, inme nedeniyle ölen kişilerin yaklaşık yüzde 40'ı erkektir ve kadınlarda ölümlerin oranı yüzde 60'tır.
Amerikan Kalp Derneği'ne (AHA) (1) göre, Kafkasyalılar ile karşılaştırıldığında, Afro-Amerikalılar ilk kez inme riskinin iki katına ve inme nedeniyle daha yüksek ölüm riskine sahiptir.
İnme ile İlgili Gerçekler
İnme sırasında beyin yeterli oksijen veya besin almaz ve beyin hücrelerine ölmesine neden olur.
İnmeden kaynaklı beyin hasarını en aza indirmek için mümkün olduğunca çabuk teşhis edilmesi ve tedavi edilmesi gerekir.
Tedavi, inme tipine bağlıdır.
İnmeyi önlemenin en etkili yolu, sağlıklı bir yaşam tarzını sürdürmek ve risk olabilecek altta yatan koşulları tedavi etmektir.
İnme Tedavisi
İskemik ve hemorajik inmeler farklı nedenlere sahip olduğundan, her ikisi de farklı tedavi şekilleri gerektirir.
Beyne yapılan hasarı azaltmak için inme tipinin hızlı bir şekilde teşhis edilmesi önemlidir, aynı zamanda farklı tipte bir tedaviyi gerçekleştirirken bir inme tipi için uygun bir tedavinin zararlı olabileceği de önemlidir.
İskemik İnme
İskemik inme, arterlerin bloke veya daralmış olmasından kaynaklanır ve bu nedenle tedavi beyine yeterli miktarda kan akışını geri kazandırmaya odaklanır.
Tedavi pıhtılaşmış kanları bertaraf eden ve kan pıhtılaşmasını engelleyen ilaçlarla başlar. Aspirin, doku plazminojen aktivatörünün (TPA) bir enjeksiyonu gibi verilebilir. TPA, pıhtıları çözmede çok etkilidir, ancak 4.5 saatlik inme semptomları başlangıcında enjekte edilmesi gerekir.
Acil durum prosedürleri arasında TPA'nın beyindeki bir arter içine doğrudan uygulanması veya pıhtıyı fiziksel olarak uzaklaştırmak için bir kateter kullanılması yer alır. Bu prosedürlerin yararına olan araştırmalar halen devam etmektedir.
İnme veya TIA (Geçici İstemik Atak) riskini azaltmak için gerçekleştirilebilecek başka prosedürler vardır. Karotis endarterektomi, karotis arterini açan ve onu bloke eden herhangi bir plağı çıkartan bir cerrahi müdahaleyi içerir.
Alternatif olarak, bir anjiyoplasti, dar bir arterde küçük bir balonun kateter yoluyla şişirilmesini ve daha sonra bir stent olarak adlandırılan bir örgü tüpünün deliğe sokulmasını içerir. Bu, arterin tekrar daralmasını önler.
Hemorajik İnme
Hemorajik inme, beyne sızan kandan kaynaklanır, bu yüzden tedavi kanamanın kontrolüne ve beyin üzerindeki basıncın azaltılmasına odaklanır.
Tedavi, beyindeki basıncı azaltmak, genel kan basıncını kontrol etmek, nöbetleri önlemek ve kan damarlarının ani daralmasını önlemek için verilen ilaçlarla başlayabilir.
Bir kişi kan-inceltici antikoagülanlar, warfarin veya klopidogrel gibi bir antiplatelet ilaç kullanıyorsa, kan kaybını telafi etmek için ilaçların veya kan transfüzyonlarının etkilerine karşı ilaçlar verilebilir.
Cerrahi, hemorajik inmeye yol açabilecek veya yol açabilecek kan damarları ile ilgili sorunları gidermek için kullanılabilir. Cerrahlar anevrizma tabanına küçük kelepçeler yerleştirebilir veya kan akışını durdurmak ve kopmayı önlemek için çıkarılabilir bobinlerle doldurur.
Kanama arteriyovenöz malformasyonlardan (AVM) kaynaklanıyorsa, beyin de çok büyük ve çok derin değilse, bunları çıkarmak için ameliyat da kullanılabilir. AVM'ler, diğer normal kan damarlarına göre daha zayıf ve daha kolay patlayan arterler ve damarlar arasında karışık bağlantılardır.
İnmeyi Önlemek için Neler Yapılabilir?
Felçten korunmanın en iyi yolu, altta yatan nedenleri ele almaktır. Bu, aşağıdakiler dahil olmak üzere yaşam tarzı değişiklikleri yoluyla elde edilir:
sağlıklı bir yeme alışkanlığına sahip olmak
sağlıklı bir kiloyu korumak
düzenli egzersiz
sigara içmemek
alkolden kaçınma veya az tüketme
Besleyici bir yeme alışkanlığına sahip olmak, bol miktarda meyve, sebze ve sağlıklı kepekli tahıllar, kabuklu yemişler, tohumlar ve baklagiller anlamına gelir. Çok az ya da hiç kırmızı ya da işlenmiş et yemediğinizden, kolesterol ve doymuş yağ alımını sınırladığınızdan emin olun. Sağlıklı kan basıncını desteklemek için tuz alımını en aza indirin.
İnme riskini azaltmaya yardımcı olmak için alınan diğer önlemler şunlardır:
kan basıncını kontrol altında tutmak
diyabet yönetimi
obstrüktif uyku apnesi tedavisi
Bu yaşam tarzı değişikliklerinin yanı sıra, bir doktor antikoagülan veya antiplatelet ilaç reçete ederek gelecekteki iskemik inme riskini azaltmaya yardımcı olabilir.
Ek olarak, tekrarlayan inme riskini ve hala üzerinde çalışılan bazı diğer cerrahi seçenekleri azaltmak için arter cerrahisi de kullanılabilir.
İnme Türleri
Üç ana inme tipi vardır:
İskemik inme: Bu, en yaygın inme türüdür. Bir kan pıhtısı, kan ve oksijenin beyne ulaşmasını önler.
Hemorajik inme: Bu zayıflamış bir kan damarı rüptür ve normalde anevrizmalar veya arteriyovenöz malformasyonların (AVM) bir sonucu olarak ortaya çıkar.
Geçici İskemik Ataklar (TIA): Mini-stroke olarak da adlandırılır, bunlar kan akışının beynin bir kısmına ulaşmasından sonra ortaya çıkar. Normal kan akışı kısa bir süre sonra devam eder ve semptomlar kesilir.
İnmenin Nedenleri. Felç Neden Olur?
Farklı inme tipleri farklı sebeplere sahiptir. Bununla birlikte, inme, aşağıdaki risk faktörleri varsa, insanları etkileme olasılığı daha yüksektir:
Aşırı kilolu olmak
55 yaş ve üstü olmak
Kişisel veya aile felç hikayesi
Aktif olmayan bir yaşam tarzı
Ağır içki içmek, sigara içmek veya uyuşturucu kullanmak
Kaynaklar: 1, 2
Read the full article
0 notes
Text
HBsAg Nedir? HBsAg Pozitif ve Negatif Nasıl Yorumlanır?
Hbsag Nedir
Hbsag, vücutta bulunan hepatit b virüsünün üzerinde buluna antijen bir madde olarak tanımlanmaktadır. Kan tahlilinde hbsag çıkarsa, hepatit b hastalığına yakalandınız demektir. Akut, enfeksiyon ve kronik olup olmadığı bu testlerde tam olarak anlaşılmaz. Tedavi sürecinde hepatit b virüsüne karşı bağışıklık sistemi antikor üretir. Bu üretim, kısa zamanda hastanın iyileşmesini sağlar. Hbsag virüsünün pozitif olarak tanımlanması demek, hastanın bu hastalığa yakalandığını göstermektedir. Negatif sonuçlar, hastanın normal olduğunu göstermektedir. Kısaca hepatit b testleri ile teşhis şu şekilde yapılmaktadır.
HBsAg
Negatif
Anti HBc
Negatif
Virüs ve aşı ile karşılaşılmaması durumu.
Anti HBS
Negatif
HBsAg
Negatif
Anti HBc
Pozitif
Enfeksiyon sonrası bağışıklık kazanılması durumu
Anti HBS
Pozitif
HBsAg
Negatif
Anti HBc
Negatif
Aşılama ile kazanılan bağışıklık
Anti HBS
Pozitif
HBsAg
Pozitif
ıgM Anti HBc
Pozitif
Akut Enfeksiyon
Anti HBc
Pozitif
Anti HBS
Negatif
HBsAg
Pozitif
ıgM Anti HBc
Pozitif
Kronik Enfeksiyon
Anti HBc
Negatif
Anti HBS
Negatif
HBsAg
Negatif
Anti HBc
Pozitif
4 Ayrı olasılık bulunmaktadır. Hekiminize danışın.
Anti HBS
Negatif
Belirtileri
Hasta bir ay ile altı ay içerisinde hastalığa yakalandığını anlayamaz. Bu zaman zarfında belirtiler ortaya çıkmaz. Erken teşhis bu dönemde meydana gelir. Pasif taşıyıcılarda belirti meydana gelmez. Bütün verileri normal çıkabilir. Karaciğerde her hangi bir problem meydana gelmez. Kronik taşıyıcılarda ise altı aydan fazla testler pozitif çıkar. Akut tedavi süresi ise altı aydır. Altı ay dolmadan iyileşme sağlanır. Bazı dönemlerde testler negatif çıkabilir. Ancak, bu hastalığın meydana gelmediği anlamına gelmez. Bu gibi durumlarda Anti-Hbc testi uygulanır.

hbsag-testi
Hepatit B hastalığı (hbsag) kategorisinde, hastada bazı belirtiler ortaya çıkabilir. Eklem ağrıları, sarılık, idrar renginde koyulaşma, karın ağrısı, bulantı, kusma, iştahsızlık, halsizlik ve ateş gibi belirtiler ortaya çıkmaktadır. Bütün bu belirtiler, hastalığın nedeni olabilir. Ancak kesin sonuç tahlil sonucunda ortaya çıkar. Hbsag verilerinin pozitif çıkması durumunda hasta hepatit b hastalığına yakalandı anlamına gelmektedir. Bu belirtilerin biri veya bir kaçı aynı anda meydana gelebilmektedir.
Bulaşıcıdır
Kanda meydana gelen bu hastalık bulaşıcıdır. Bu nedenle bu hastalığa yakalanan kişilerin özel eşyaları kullanılmamalıdır. Kana direkt olarak bulaşabilen ve bu yolla birçok kişinin hastalanmasına neden olan hepatit b, her zaman için tedbir isteyen tehlikeli bir hastalıktır. Özellikle sağlık sektöründe, hepatit b virüsü olan hastalara daha dikkatli tedavi seçenekleri uygulanmaktadır. Bir hbsag taşıyıcısı bir hasta için kullanılan malzemeler, başka bir hasta için kullanılırsa, bu virüsün bulaşması an meselesidir.
Tedavisi
Bu hastalığın teşhisinde, erken dönemler çok önemlidir. Hastanın bağışıklık sisteminin kuvvetli olması ve hbsag ile mücadele edebilmesi, tedaviyi hızlandıran etkenler içerisinde yer almaktadır. Bu kategoride doktorunuz düzenli testlerle karaciğerinizin işlevini kontrol etmektedir. Ayrıca kandaki hbsag özellikleri de takibe alınmaktadır. Bağışıklık sistemi güçlenen birçok hasta, bu hastalıktan kısa sürede kurtulabilmektedir. Erken teşhiste ilaç tedavisi mümkündür.
Ancak geç kalınırsa, vücudun bağışıklık sisteminin güçlenmesi ve bu hastalığa neden olan virüsü ortadan kaldırması gerekir. Tedavi süresince doktor tavsiyesine uymak gerekir. Gerekli testlerin düzenli bir şekilde yapılması, gerekli ilaçların satın alınması, bu kategoride oldukça önemlidir. Doğal seyri dinamik olan hbsag, tedavi süresi uzun olabilir. Bazı hastalar altı ay gibi kısa sürede tedavi olurken, bazı hastalar ömür boyu bu virüsü taşımak zorunda kalmaktadır. Bu hastalığın ilerlemesi durumunda karaciğer işlevini yerine getiremez. Bu nedenle ciddi bir şekilde takip edilmesi gerekir. Siroza neden olabilen bu hastalık, karaciğerin besin parçalama özelliğini ortadan kaldırmaktadır.
Korunma Yolları
Birden çok eşle ilişkiye girenler bu virüse yakalana bilmektedir. Aile yaşantısı bu kategoride oldukça önemlidir. Enjeksiyon işlemlerinde kesinlikle kullanılmış malzemeler kullanılmamalıdır. Bu kategoride uyuşturucu kullananlarda hbsag, aynı enjeksiyonun kullanılması ile yayılmaktadır. Virüslü kanın kullanılması da bu rahatsızlığın meydana gelmesinde etkilidir. Acil kan arama işlemlerinde, gerekli testler dikkatli bir şekilde takip edilmelidir. Ayrıca bu virüsü taşıyan annelerin bebekleri de bu hepatit b rahatsızlığına yakalanabilmektedir. Dövme, manikür ve pedikür gibi işlemlerde çok dikkatli olmak gerekir. Bu virüsü taşıyan kişilerin kullandığı manikür veya pedikür malzemeleri kullanmamak gerekir.
Cilt hastalığına neden olan dövme işlemlerinden uzak durmak gerekir. Ayrıca bu kategoride aşı tedavisi de uygulanmaktadır. Bu hastalık konusunda bilinçlenmek ve gerekli bütün korunma seçeneklerini değerlendirmek, korunmanın en önemli seçeneğini oluşturmaktadır. Hastalığın tam olarak teşhis edilmesi ve gerekli önlemlerin alınması, her zaman etkili sonuçlar meydana getirmiştir. Bulaşıcı hastalık kategorisinde bilinçlenmek, o hastalıktan korunmanın en önemli konusudur. Hepatit b hastalığı dünya genelinde dokuzuncu sırada yer alan bir hastalıktır. Karaciğerin işlevsel özelliklerini ortadan kaldıran bu hastalığın erken teşhisi oldukça önemlidir. Dahiliye uzmanları bu hastalığın tedavisinde görevlendirilmektedir. Gerekli testler, ilaç tedavileri ve diğer tedavi şekilleri, dahiliye kategorisinde uzmanlaşmış doktorlar tarafından uygulanmaktadır.
Kaynaklar: 1, 2
Read the full article
0 notes
Text
Sedef Hastalığı Belirtileri Nelerdir?

Sedef hastalığı belirtileri hastadan hastaya değişir. Olguların çoğunda, hastaların semptomları döngüseldir. (Birkaç hafta veya ay boyunca ortaya çıkan problemlerle ve daha sonra bir süre için azalma veya yok olma.)
Bazen eş zamanlı olarak ortaya çıkan iki türün mümkün olmasına rağmen, çoğu hasta genellikle bir seferde sadece bir tür sedef hastalığına sahiptir.
Sedef hastalığı hakkında daha fazla bilgi almak için tıklayınız
Farklı Sedef Hastalığı Belirtileri
Plak sedef hastalığı
Simli beyaz ölçekte kaplı, kabarık, iltihaplı, kırmızı lezyonlar (plaklar)
Genellikle dirseklerde, kafa derisinde, dizlerde ve arkada bulunur. Bununla birlikte, vücudun yüzeyinde herhangi bir yerde görünebilirler.
Plaklar tipik olarak kaşıntılıdır, boğazdır (veya her ikisi).
Eklemlerin etrafındaki deri, ciddi vakalarda çatlayabilir ve akabilir.
Tırnak sedef
Sarı-kırmızı çivi rengini değiştiriyor. Tırnak plağının altında bir damla yağ (veya kan) olmasını sever. Sağlık uzmanları bazen buna bir yağ damlası veya somon yaması olarak değinir.
Tırnak matrisinin çukurluğu olarak da bilinen tırnak çukurları. Çukurlaşma, çivi yüzeyinden hücrelerin kaybının bir sonucudur.
Çiviler arası çizgiler - genellikle sağlık profesyonelleri tarafından Beau çizgisi olarak adlandırılır. Çizgiler yukarıdan aşağıya doğru değil, yana doğru gider. Çizgiler hücrelerin iltihaplanması nedeniyle oluşur.
Leukonychia (midmatrix hastalığı) - tırnak plağında beyaz alanlar.
Subungual hiperkeratoz - tırnak altındaki deri kalınlaşır.
Tırnak gevşetir - sağlık uzmanları tırnak yatağı ve tırnaklı hiponychiumun onikolizini kullanabilirler. Çivi altındaki deriden ayrıldığında, çivi ucundan başlayıp aşağıya doğru uzanan beyaz bir alan gelişebilir. Tırnak altındaki deri (tırnak yatağı) enfekte olabilir.
Tırnak kırma - sağlık uzmanları, tırnak yatağında veya tırnak matrisinde tırnak plağını parçalamak anlamına gelebilir. Çiviyi destekleyen yapılar düzgün çalışmadığı için tırnak zayıflar.
Splinter hemoraji - dermal papillada dilate kıvrımlı kılcal damarlar olarak da bilinir. Bunlar çivi ucundan kütiküle giden küçük siyah çizgilerdir. Tırnaklar ve altındaki deri arasındaki küçük kılcal damarlar (çok küçük kan damarları) kanayarak, çizgilerin görünmesine neden olur.
Benekli lunula - lunula tırnağınızın veya ayak parmağının yatağının hilal şeklindeki beyaz bölgesidir. Tırnak matrisinin görünür kısmıdır (çivi kökü). Tırnak altındaki kılcal damarlar tıkandığında lunula kırmızı olur.
Tırnaklar parmakların artriti ile değişir - psoriatik artritli tüm hastaların en az yarısı tırnak değişimini tecrübe eder.
Onikomikoz - bu tırnakların mantar enfeksiyonu. Bazen tırnak sedef hastalığı ile bağlantılıdır.
Paronişi - bir enfeksiyonun neden olduğu çivi etrafındaki doku kıvrımlarının iltihaplanmasıdır. Bir bakteri (staph veya strep) veya mantar enfeksiyonu olabilir. Bazen tırnak sedef hastalığı ile bağlantılıdır.
Guttat Sedef
Bazen gözyaşı sedef hastalığı veya yağmur damlası sedef hastalığı olarak da bilinir.
Plaklar genellikle küçüktür, çapı 1 cm'den fazla değildir.
Plaklar oldukça yaygın. Ayakların tabanı ve elin avuçları hariç, vücudun herhangi bir yerinde gelişebilirler. En sık göğüs, kol, bacak ve kafa derisini etkiler.
Tırnak sedef hastalığının bazı belirtileri ve semptomları da mevcut olabilir.
Genellikle bir strep enfeksiyonu (boğaz enfeksiyonu) sonrası ortaya çıkar ve gençler ve çocuklar arasında daha yaygındır.
Glutat psoriazisin nihayetinde tamamen yok olması iyi bir ihtimaldir. Bununla birlikte, bazı genç hastalar nihayetinde plak psoriazisi geliştirir.
Kafa Derisi Sedef Hastalığı
Genellikle başın arkasını etkiler. Bununla birlikte, tüm kafa derisi üzerinde veya kafa derisinin diğer kısımlarında oluşabilir.
Ciltte kırmızı lekeler
Kırmızı yamalar kalın gümüş-beyaz ölçeklerde kaplıdır.
Son derece kaşıntılı olabilir (bazen kaşıntılı değildir).
Şiddetli vakalarda saç dökülmesine neden olabilir.
Ters Sedef (Fleksural sedef hastalığı)
Ters sedef hastalığı belirtileri aşırı kilolu / obez bireylerde daha sık görülür.
Plak psoriazisin aksine, ters psoriazis ölçeklendirme ile karakterize değildir.
Ters psoriazis, iltihaplı, parlak kırmızı, yumuşak cilt lekeleri ile karakterizedir.
Çok kaşıntılı olabilir.
Çok acı verici olabilir
Cilt kıvrımlar halinde birbirine yapışırsa, semptomlar kötüleşir.
Cilt kıvrımlarında terleme, etkilenen alanları da şiddetlendirebilir.
En çok etkilenen bölgeler arasında, koltuk altları, kasık, kalçalar arasındaki cilt ve göğüslerin altındaki deri bulunur.
Obez / aşırı kilolu hastalarda, göbek altında (katlandığı yerde) belirtiler olabilir.
Püstüler Sedef
Çok ender görülen bir sedef hastalığı türüdür. Üç ana tip vardır ve vücudun farklı bölgelerini etkilerler.
Von Zumbusch Sedef Hastalığı Belirtileri
Püstüler geniş bir cilt bölgesinde görülür.
Püstüller hızla gelişir.
İrin beyaz kan hücrelerinden oluşur.
İrin bulaşıcı değildir.
Birkaç gün içinde püstüller kurur ve soyulur, sonra cilt parlak ve pürüzsüz olur.
Püstüller haftalar, hatta birkaç gün döngülerinde görünebilir.
Bir döngünün başlangıcında hasta ateş, titreme, yorgunluk ve kilo kaybı yaşayabilir.
Palmaplanter Püstüler Sedef Hastalığı Belirtileri
Püstüller ayak tabanlarında veya elin avuçlarında görünebilir.
Püstüller yuvarlak, kahverengi, pullu sporlara dönüşür.
Püstüller sonunda kuru ve soyulabilir.
Bir kaç haftada bir, hatta birkaç günde bir nüksetme döngüsü olabilir.
Eritrodermik Sedef Hastaığı Belirtileri
Sedef hastalığının en nadir şeklidir.
Tüm vücut ateşli bir kırmızı döküntü ile kaplanabilir.
Genellikle yoğun kaşıntı.
Genellikle yoğun bir yanma hissi vardır.
Yaygın iltihap var
Zamanla kaşıntı, yanma ve şişliğin daha şiddetli olduğu, yaygın bir soyulma (cildin dökülmesi) vardır.
Vücut, proteinleri ve sıvıları kaybetmeye daha yatkın, dehidratasyon ve malnütrisyona yol açar (ayrıca kalp yetmezliği).
Hipotermi mümkündür - hastanın vücut ısısı çok düşük olur; 35C (95 F) veya daha düşük.
Psoriatik artrit
Hastaların çoğunluğu önce psoriazis gelişir ve daha sonraki bir tarihte psoriatik artrit tanısı konur. Bununla birlikte, cilt lezyonları ortaya çıkmadan önce artrit gelişebilir.
Eklem ağrısı
Sertlik, özellikle sabahları ilk şey, ya da dinlendikten sonra
Kızarıklık, etkilenen eklemler ve tendonların etrafında şişlik
Parmaklar etkilenen eklemler ve tendonların etrafında şişer
Etkilenen eklemde daha az hareket aralığı
Tırnak sedef hastalığı belirtileri
Ciltte gümüş lekeleri dökülmeleri, deri altında iltihaplanma.
Iritis - iris iltihabı. Göz kızardı. Işığa karşı duyarlılık olabilir.
Üveit - uvea - iris, koroid ve ciliary vücut (göz kısımları) içeren iltihaplanma. Semptomlar gözün kızarıklığını, bulanık görme, ışığa olağandışı duyarlılığı ve göz ağrısını içerebilir.
Cilt iltihabı ve sedef hastalığı belirtileri
Spondilit - omurganın bir veya daha fazla omurunun iltihabı. İltihaplanma ve tendonların omurganıza yapıştığı durumlarda da iltihaplanma meydana gelebilir. Semptomlar alt sırt, üst kalça bölgesi, boyun ve omurganın geri kalan kısmında ağrı ve sertlik içerebilir. Semptomlar genellikle uyanma veya uzun süre kullanılmadığında daha kötüdür.
Sedef Hastalığı Tedavisi
Sedef hastalığı için güncel bir tedavi olmamasına rağmen, lekeleri azaltarak ya da temizleyerek durumu kontrol edebilen etkili bir tedavi vardır. Olguların çoğu genel pratisyen (GP) tarafından tedavi edilebilir.
Sedef hastalığı belirtileri şiddetliyse veya hasta tedaviye iyi cevap vermediyse, GP bir dermatoloğa yönlendirebilir.
Sedef hastalığı tedavisinin amacı:
Artan cilt hücresi üretimine neden olan ve böylelikle iltihap ve plak üretimini azaltan döngüyü durdurmak.
Pulları çıkarmak ve cildi pürüzsüz hale getirmek.
Tedavinin tipi üç ana faktöre bağlıdır:
Sedef hastalığının tipi
Semptomların şiddeti
Cildin etkilenen bölgeleri?
Çoğu doktor topikal kremler gibi hafif bir tedaviyle başlayacak, hastanın nasıl tepki verdiğini görecek ve gerektiğinde daha güçlü tedavileri başlatacaktır.
Birçok tedavi seçeneği vardır. Ancak, doğru olanı bulmak her zaman kolay değildir. Bir tedavi işe yaramıyorsa ya da hoş olmayan yan etkiler varsa hastalar hemen doktorlarına söylemelidir.
Genellikle kombinasyon halinde kullanılan üç ana tedavi türü vardır:
Topikal - cilde uygulanan ve sadece belirli bir deri bölgesini etkilemesi amaçlanan ilaçlar. Örnekler kremler ve merhemler içerir.
Fototerapi - cilt belirli ışık türlerine maruz kalır.
Oral veya enjekte edilmiş ilaçlar - esas olarak deri hücresi üretimini azaltmak için kullanılır.
Kaynaklar: 1, 2
Read the full article
0 notes
Text
Sedef Hastalığı
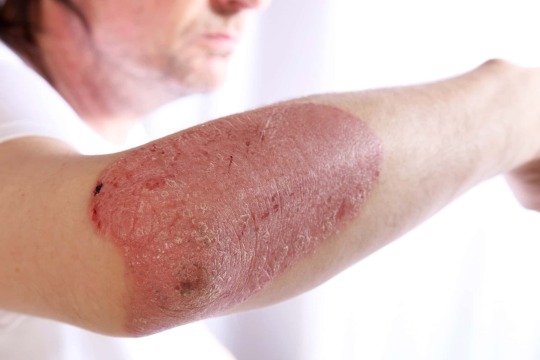
Sedef hastalığı esas olarak cildi etkileyen kronik bir otoimmün (bağışıklık sisteminin aşırı duyarlılığı) hastalıktır. Bu bulaşıcı değildir. Kırmızımsı, pullu döküntü (genellikle kırmızı, pullu yamalar olarak adlandırılır.) genellikle kafa derisinin yüzeylerinde, kulakların çevresinde, dirseklerde, dizlerde, göbekte, genital bölgelerde ve kalçalarda bulunur.
Psoriatik plaklar olarak da bilinen pullu izler, iltihap ve aşırı cilt üretimidir. Cilt, etkilenen bölgede hızla oluşur, çünkü cilt üretimi vücudun dökülme yeteneğinden daha hızlıdır. Psoriatik plakalı alanlar gümüşsü beyaz bir görünüm alır.
Ekzemadan farklı olarak, psöriyazis yaygın olarak eklemin ekstansör yönü üzerinde bulunur.
Sedef hastalığı şiddete göre değişir. Bazı hastalar yalnızca küçük lokalize yamalar içerebilir, diğerleri ise vücudun her yerinde etkilenir. Psöriazis tırnak distrofisi, sedef hastaları arasında yaygındır. Tırnak ve ayak tırnakları etkilenir. Psöriyazis, psoriazis artriti gibi, psoriazis hastalarının yaklaşık % 10 ila %15'ini etkileyen eklemlerin iltihaplanmasına da neden olabilir.
Romatizma Tedavisi Hakkında Bilgi Edinin.
Uzmanlar sedef hastalığına neyin neden olduğundan emin değiller. Çoğu, cilde uzun süreli bir yaralanma ile tetiklenebilecek genetik bir bileşen olduğuna inanır. Aşırı alkol tüketimi, sigara içimi, zihinsel stres ve sistemik kortikosteroid ilaçlarının kesilmesinin sedef hastalığını şiddetlendirebilecek faktörler olduğu söylenir.
İngiltere Ulusal Sağlık Servisi'ne göre, İngiliz nüfusunun yaklaşık % 2'si sedef hastalığından etkilenmektedir. Sedef hastalığı olan kişiler en sık 11 ve 45 yaşları arasındaki semptomları geliştirir. Ancak, herhangi bir yaşta başlayabilir.
İnsan vücudu en düşük cilt seviyesinde yeni cilt hücreleri üretir. Yavaş yavaş bu hücreler, en sonunda, ölecekleri ve parçaladıkları en uzak seviyeye ulaşana kadar deri katmanları boyunca hareket ederler. Tüm döngü cilt hücresi üretimi, cilt ölümüne ve dökülmesine kadar, 21 ila 28 gün arasında sürer. Sedef hastalığı olan hastalarda, döngü sadece 2 ila 6 gün sürer; Cildin yüzeyinde hızlı bir hücre birikimi ile sonuçlanan, daha sonra dökülen gümüş pullarla kaplı kırmızı, lapa lapa, pullu, kabuklu yamalara neden olur.
Sedef hastalığı kronik bir durumdur, uzun ömürlüdür. Bazı insanlar hiçbir semptomu olmayan dönemlere sahiptir, diğerleri ise her zaman işaret ve semptomlarla yaşamaktadır. Bazı insanlar için sedef hastaları ciddi olarak devre dışı bırakabilir.
Sedef hastalığı için güncel bir tedavi olmamasına rağmen, semptomlara yardımcı olabilecek tedaviler vardır.
Medilexicon'un tıbbi sözlüğüne göre (1) :
Psöriyazis “Sınırlı, ayrık ve konfluent, kırmızımsı, simli ölçekli makülopapüllerin kabarması ile karakterize, yaygın bir multifaktöriyel kalıtsal durumdur; yaralar çoğunlukla dirseklerde, dizlerde, kafa derisinde ve gövdede ortaya çıkar ve mikroskobik olarak karakteristik parakeratoz ve rete sırtlarının uzaması, azalan halkalı guanosin monofosfat nedeniyle epidermal keratinosit geçiş süresinin kısalmasıyla ortaya çıkar. ”
“Sedef hastalığı” kelimesi, “kaşıntılı” anlamına gelen Yunanca sözcüklü sedef hastalığıdır.
Sedef Hastalığı Türleri Nelerdir?
Birkaç çeşit sedef vardır, örnekler şunlardır:
Psöriyazis (psoriasis vulgaris) - Sedef hastalığı olan kişilerin yaklaşık % 80 ila % 90'ı bu tipte bulunur. Semptomlar gümüşsü beyaz pullu deri (plaklar) ile kaplı iltihaplı cildin kabarık bölgelerini içerir. Ölü deri hücrelerinin pul pul beyaz oluşumu plaklarda birikmektedir; buna pul denir.
Plak sedef hastalığı herhangi bir cilt yüzeyinde görünebilir. En çok etkilenen bölgeler dizler, kafa derisi, gövde, tırnak ve dirseklerdir. Bu pul yerinden çıkar ve plaklardan sarkar. Cildin etkilenen bölgeleri genellikle aşırı derecede kuru, kaşıntılıdır. Bazen cildin ağrı ve çatlaması vardır. Psoriasis vulgaris “yaygın sedef hastalığı” anlamına gelir.
Esnek psoriazis (invers Psöriyazis) - Sedef hastalığı, özellikle koltuk altları, genital bölgeler, pannus (aşırı kilolu bir kişinin mide altında), göğüslerin (inframamin kıvrımı) ve kalçaların altında cilt kıvrımlarında (fleksiyon kırışıklıkları) oluşur. Etkilenen bölgeler, iltihaplı ve kırmızı olan pürüzsüz, kuru bölgeler olarak görünür. Bununla birlikte, plak sedef hastalığı ile ortak olan ölçeklendirmeye sahip değildirler. Bu tip sedef hastalığı aşırı kilolu / obez bireylerde daha fazladır - daha fazla cilt kıvrımına sahip olanlar; terleme ve sürtünmeden kaynaklanan tahrişe karşı hassas olan deri kıvrımları. Fleksural sedef hastalığı olan bireyler, mantar enfeksiyonlarına karşı hassastır.
Guttat sedef hastalığı - vücudun her yerinde, özellikle gövde, bacaklarda ve kafa derisinde kırmızı, pullu cilt lekeleri ile karakterizedir. Genellikle streptokokal boğaz enfeksiyonu ile bağlantılıdır.
Püstüler Psöriyazis - püstüller (bulaşıcı olmayan iltihaplı kabarık yumrular) olarak görünür. Püstüllerin etrafındaki ve altındaki deri ihale ve kırmızıdır. Bu tip sedef hastalığı örneğin ayak ve ellere (palmoplantar pustulosis) lokalize olabilir ya da vücudun herhangi bir yerinde rastgele meydana gelen yamalar genelleştirilebilir.
Psöriatik artrit - cilt iltihabı (sedef hastalığı) ve eklem ve bağ dokusu (artrit) içerir. Herhangi bir eklem etkilenebilir, ancak çoğunlukla parmak ve ayak eklemleri, datilit (parmakların / parmakların sosis şeklinde şişmesi) ile sonuçlanır. Kalça ve dizler de etkilenebilir. Bazı hastalar spondilit geliştirir (omurga etkilenir). ABD Ulusal Sedef Vakfına göre, sedef hastalığı olan kişilerin yaklaşık% 10 ila% 30'u bu tip sedef hastalığına yakalanmışlardır.
Psoriatik artrit tedavisi romatoid artrit ile benzerdir. Bu tip sedef hastalığı, sedef hastalığının ilk belirtileri ve semptomlarından yaklaşık 10 yıl sonra gelişir. Çoğu insan 30 ila 50 yaş arasında psoriatik artrit geliştirir, ancak çocuklar da dahil olmak üzere her yaştan insanı etkileyebilir. Az sayıda vakada cilt semptomlarından önce artrit semptomları ortaya çıkabilir.
Eritrodermik sedef - sedef hastalığının en nadir formu. Yaygın iltihaplanma ve cildin (vücudun yüzeyinin çoğunda) dökülmesini (dökülmesini) içeren özellikle iltihaplı bir sedef hastalığıdır. Bu tip sedef hastalığı en sık olarak, lezyonların açıkça tanımlanmadığı, stabil olmayan plak psoriazisi olan bireylerde görülür. Sistemik tedavinin aniden çekilmesinden sonra gelişebilir (kan dolaşımından vücudun tüm bölgelerine ulaşan tedavi). Deride aralıklı, yaygın ateşli kızarıklık ile karakterizedir. Eksfoliyasyon ve cildin kızarması sırasında hasta şiddetli kaşıntı ve ağrı yaşayabilir; ve ayrıca şişme.
Sedef hastalığının bu formu, vücudun sıcaklığın yanı sıra cildin bariyer fonksiyonlarını düzenleme yeteneğini zayıflattığı için ölümcül olabilir.
Tırnak psoriasisi - tırnak plakasının altında, altındaki bir damla yağı andıran tırnaklar, çivilerin çentikleri, çivi boyunca görülen çizgiler ve tırnak altında cildin kalınlaşması gibi renkler vardır. Tırnaklar uçlarda, sırtlar ve çukurlarla kalınlaşır. Tırnak ayrıca gevşetebilir ve parçalanabilir (onikoliz). Bu tip psoriazis, sedef hastalığı olan hastalar arasında yaygındır - rapor edilen insidanslar % 10'dan % 78'e kadar değişmektedir. Psoriatik artriti olan bireylerin yanı sıra yaşlı hastalar arasında daha yaygındır.
Sedef Hastalığını Tetikleyen Faktörler nelerdir?
Alkol tüketimi (özellikle ağır alkol tüketimi).
Enfeksiyonlar - bazı durumlarda enfeksiyonlar sedef hastalığını tetikleyebilir. Dermatologlar, bir hastalıkla ilgili aile geçmişi olan hastaların, strep boğaz enfeksiyou olduklarını ve ilk sedef yaralarını birkaç hafta içinde, özellikle de guttat sedef hastalığını geliştirdiklerini söylüyorlar.
Aşağıdaki enfeksiyonlar sedef hastalığını da tetikleyebilir:
HIV (insan immün yetmezlik virüsü)
Kaynama (stafilokok deri enfeksiyonları)
Viral üst solunum yolları. Enfeksiyon tedavi edilirse, semptomlar genellikle azalır veya tamamen temizler.
Sigara içmek
Deride bir kesik, kazıma, güneş yanığı veya böcek ısırığı.
Zihinsel stres
Soğuk hava
Bazı ilaçlar - bazı hastalar zaten sedef hastalığı ile karşılaşabilirler, bazıları ise bazı ilaçları aldıktan sonra ilk kez sedef hastalığı geçirebilir:
- Anti-sıtma ilaçları - uzmanlar, insanların bu ilaçları aldıktan sonra ilk kez semptomlar geliştirebileceğini söylüyor.
- Beta-blokerler - anjina, yüksek tansiyon (hipertansiyon), bazı anormal kalp ritimleri, kalp yetmezliği, miyokardiyal enfarktüs (kalp krizi), anksiyete, aşırı aktif tiroid semptomları, glokom ve migren tedavisinde kullanılır. Semptomlar sedef hastalığı olan bazı hastalar için kötüleşir.
- Kortikosteroidler - bu ilaçlar sedef hastalığı semptomlarının tedavisinde çok etkili olabilir. Bununla birlikte, aşırı ve ani çekilme bazı durumlarda semptomları şiddetlendirebilir.
- Artrit ve diğer enfeksiyonların tedavisinde kullanılan bazı non-steroidal ilaçlar - örneğin, Indometasin, semptomları şiddetlendirebilir.
- Bipolar bozukluk ve bazı diğer psikiyatrik hastalıkların tedavisinde kullanılan lityum, önemli sayıda psoriazis hastasında semptomları şiddetlendirebilir.
- Ace-Önleyiciler - hipertansiyon tedavisinde kullanılır (yüksek tansiyon). Sedef hastalarında semptomları şiddetlendirebilir.
Kaynaklar: 1, 2, 3
Read the full article
0 notes
Text
Depresyon nedir ve bu konuda ne yapabilirim?

Gündelik faaliyetlerde üzüntü, hissizlik, ilgi ya da zevk kaybı olması, bunlar hepimize tanıdık semptomlardır. Eğer tekrar ederlerse ve yaşamımızı etkilerlerse, depresyon oluşabilir.
Hastalık Kontrol ve Önleme Merkezlerine (CDC) göre, 12 yaşın üstündeki kişilerin yüzde 7,6'sı (1) 2 haftalık dönemde depresyona girmektedir. Bu önemli ve sorunun ölçeğini gösterir.
Dünya Sağlık Örgütü'ne göre depresyon dünya çapında en yaygın hastalık ve engelliliğin önde gelen nedenidir. Dünya çapında 350 milyon insanın (2) depresyondan etkilendiğini tahmin ediyorlar.
Depresyon ile İlgili Gerçekler
Depresyon, kadınlarda erkeklerden daha yaygın görünmektedir.
Semptomlar, bir kişinin mutluluğunu getirmek için kullanılan şeylere neşe eksikliği ve azalan ilgiyi içerir.
Yoksulluk gibi yaşam olayları, genellikle depresyonun özelliklerinden ayırt edilebilen ruh hali değişiklikleri üretir.
Depresyonun nedenleri tam olarak anlaşılamamıştır, ancak genetik, biyolojik, çevresel ve psikososyal faktörlerin karmaşık bir kombinasyonu olması muhtemeldir.
Depresyon Belirtileri Nelerdir?
Depresif duygudurum
Daha önce sahip olunan faaliyetlerde ilginin veya zevkin azalması, cinsel istek kaybı
Kasıtsız kilo verme (diyet olmadan) veya düşük iştah
Uykusuzluk (uyku zorluğu) veya hipersomnia (aşırı uyku)
Psikomotor ajitasyon, örneğin, huzursuzluk, pacing up ve down
Gecikmiş psikomotor beceriler, örneğin, yavaş hareket ve konuşma
Yorgunluk veya enerji kaybı
Değersizlik veya suçluluk duygusu
Düşünme, konsantre olma veya karar verme becerisi bozukluğu
Tekrarlayan ölüm ya da intihar düşünceleri veya intihar girişiminde bulunmak
Depresyonun Nedenleri
Depresyonun nedenleri tam olarak anlaşılmamıştır ve tek bir kaynağa indirgenemez. Depresyonun, aşağıdakileri içeren karmaşık bir kombinasyon bileşiminden kaynaklanması muhtemeldir:
genetik
biyolojik - nörotransmiter seviyelerinde değişiklikler
çevre
psikolojik ve sosyal (psikososyal)
Bazı insanlar diğerlerinden daha yüksek depresyon riski altındadırlar; risk faktörleri şunları içerir:
Yaşam olayları: Bunlar arasında yas, boşanma, iş sorunları, arkadaşlarla ve aile ile ilişkiler, finansal sorunlar, tıbbi kaygılar veya akut stres bulunur.
Kişilik: Daha az başarılı başa çıkma stratejileri ya da daha önceki yaşam travması olan kişiler daha hassastır.
Genetik faktörler: Depresyonu olan birinci derece akrabalara sahip olmak riski arttırmaktadır.
Çocukluk travması.
Bazı reçeteli ilaçlar: Bunlar arasında kortikosteroidler, bazı beta-blokerler, interferon ve diğer reçeteli ilaçlar bulunur.
Keyif verici ilaçların kötüye kullanılması: Alkol, amfetamin ve diğer ilaçların kötüye kullanılması depresyona güçlü bir şekilde bağlıdır.
Geçmiş bir kafa travması.
Bir majör depresyon atağı geçirdi: Bu bir sonraki riskini artırır.
Kronik ağrı sendromları: Bunlar ve diyabet, kronik obstrüktif akciğer hastalığı ve kardiyovasküler hastalık gibi diğer kronik durumlar depresyonu daha muhtemel hale getirir.
Depresyon Ne Değildir?
Depresyon, insanların normal yaşamın bir parçası olarak yaşadıkları ruh halindeki dalgalanmalardan farklıdır. Günlük yaşamın zorluklarına geçici duygusal tepkiler, depresyon oluşturmaz.
Aynı şekilde, yakın birinin ölümünden kaynaklanan üzüntü hissi bile ısrar etmezse depresyonun kendisi değildir. Bununla birlikte, depresyon yas tutmayla ilişkili olabilir - depresyonun bir kaybı takip ettiği zaman, psikologlar buna “karmaşık bir yas” derler.
Depresyon Testleri
Depresyon, sürekli olarak düşük ruh hali ve üzüntü hissi ve ilgi kaybı ile karakterize bir duygudurum bozukluğudur. Bu, 6 ila 8 aylık ortalama süren kalıcı bir problemdir.
Depresyon tanısı bir doktor veya akıl sağlığı uzmanı ile görüşerek başlar. Bir sağlık çalışanının farklı depresyon nedenlerini dışlamak, doğru bir ayırıcı tanı sağlamak ve güvenli ve etkili tedaviyi sağlamak için yardım almak önemlidir.
Doktora yapılan çoğu ziyaret için, fiziksel nedenleri ve birlikte var olan koşulları kontrol etmek için fiziksel muayene olabilir.
Bazı anketler doktorların depresyonun şiddetini değerlendirmelerine yardımcı olur. Örneğin, Hamilton depresyon derecelendirme ölçeğinin durumun şiddetini açıklayan sonuçlarla 21 soru vardır. Hamilton ölçeği, dünyadaki en yaygın kullanılan değerlendirme araçlarından biridir ve depresyon puanı veren klinisyenler içindir.
Depresyon Tedavisi
Depresyon tedavi edilebilir bir ruhsal hastalıktır. Depresyonun yönetiminde üç bileşen vardır:
Destek, pratik çözümleri tartışmak, strese katkıda bulunmak, aile üyelerini eğitmek.
Psikoterapi, bilişsel davranışçı terapi (CBT) gibi konuşma terapileri olarak da bilinir.
İlaç tedavisi, özellikle antidepresanlar.
Psikoterapi
Depresyon için psikolojik veya konuşma terapileri, bilişsel-davranışçı terapi (CBT), kişilerarası psikoterapi ve problem çözme tedavisini içerir. Hafif depresyon vakalarında, psikoterapiler tedavinin ilk seçeneğidir; Orta ve şiddetli vakalarda, diğer tedavinin yanında kullanılabilirler.
TCMB ve kişilerarası terapi, depresyonda kullanılan iki temel psikoterapi türüdür. TCMB bireysel seanslarda terapistle, yüz yüze, gruplar halinde veya telefon üzerinden verilebilir. Bazı yeni çalışmalar, MB'nin bilgisayar aracılığıyla etkili bir şekilde iletilebileceğini göstermektedir.
Kişilerarası terapi, hastaların ilişki ve iletişimi etkileyen duygusal sorunları ve bu durumun ruh halini nasıl etkilediğini ve nasıl değiştirilebileceğini belirlemesine yardımcı olur.
Antidepresan İlaçlar
Antidepresanlar, bir doktordan reçeteyle satılan ilaçlardır. İlaçlar orta ve şiddetli depresyon için kullanıma girer, ancak çocuklar için tavsiye edilmez ve sadece ergenler için dikkatli bir şekilde reçete edilir.
Depresyon tedavisinde bir dizi ilaç sınıfı mevcuttur:
seçici serotonin geri alım inhibitörleri (SSRIs)
monoamin oksidaz inhibitörleri (MAOIs)
trisiklik antidepresanlar
atipik antidepresanlar
seçici serotonin ve norepinefrin geri alım inhibitörleri (SNRI)
Her antidepresan sınıfı farklı bir nörotransmitter üzerinde etki eder. İlaçlar, semptomlar düzeldikten sonra bile, nüksetmeyi önlemek için doktor tarafından reçete edilmeye devam edilmelidir.
Gıda ve İlaç Dairesi (FDA) (3) tarafından yapılan bir uyarı, "antidepresan ilaçların bazı çocuklarda, gençlerde ve genç erişkinlerde, tedavinin ilk birkaç ayında intihar düşüncelerini veya eylemlerini artırabileceğini" söyledi.
Herhangi bir endişe her zaman bir doktorla birlikte - antidepresanları almayı bırakma niyeti de dahil olmak üzere - yükseltilmelidir.
Egzersiz ve diğer terapiler
Aerobik egzersiz, endorfin düzeylerini yükselttiğinden ve ruh hali ile ilişkili olan nörotransmitter norepinefrini uyardığından hafif depresyona karşı yardımcı olabilir.
Elektrokonvülsif tedavi de dahil olmak üzere beyin stimülasyonu terapileri de depresyonda kullanılmaktadır. Tekrarlayan transkranial manyetik stimülasyon beyine manyetik atımlar gönderir ve majör depresif bozuklukta etkili olabilir.
Elektrokonvülsif tedavi
İlaç tedavisine cevap vermeyen şiddetli depresyon vakaları elektrokonvülsif terapiden (EKT) yararlanabilir; Bu özellikle psikotik depresyon için etkilidir.
Depresyon Türleri Nelerdir?
Tek kutuplu ve bipolar depresyon
Baskın özellik depresif bir ruh hali ise, unipolar depresyon denir. Bununla birlikte, normal duygudurum dönemleriyle ayrılan manik ve depresif ataklarla karakterize edilirse, bipolar bozukluk (daha önce manik depresyon olarak adlandırılır) olarak adlandırılır.
Unipolar depresyon anksiyete ve diğer semptomları içerebilir - ancak manik ataklar. Ancak, araştırmalar gösteriyor ki, zamanın yaklaşık yüzde 40'ı için, bipolar bozukluğu olan bireyler depresyona girmekte, bu da iki durumu ayırt etmeyi zorlaştırmaktadır.
Psikotik özellikleri olan majör depresif bozukluk
Bu durum psikozun eşlik ettiği depresyon ile karakterizedir. Psikoz sanrılar içerebilir - yanlış inançlar ve gerçeklikten koparma, ya da halüsinasyonlar - var olmayan şeyleri algılamak.
Doğum sonrası depresyon
Kadınlar genellikle yeni doğan bir bebekle "bebek mavisi" yaşarlar, ancak doğum sonrası depresyon - postnatal depresyon olarak da bilinir - daha şiddetlidir.
Mevsimlik model ile majör depresif bozukluk
Önceden mevsimsel duygulanım bozukluğu (SAD) olarak adlandırılan bu durum, kışın azalmış gün ışığından kaynaklanmaktadır - bu mevsim boyunca depresyon yaşanmakta, ancak yılın geri kalanında ve ışık tedavisine yanıt olarak yükselmektedir.
Uzun ya da şiddetli kışları olan ülkeler bu durumdan daha fazla etkileniyor gibi görünmektedir.
Ayrıca Bakınız: Bipolar Bozukluk Nedenleri, Belirtileri ve Tedavisi
Kaynaklar: 1, 2, 3, 4,
Read the full article
0 notes
Text
Anti Hbs Testi Nedir? Anti Hbs Neğatif - Pozitif Ne Anlama Gelir?
Anti Hbs Nedir?
Anti Hbs testi, hepatit B rahatsızlığı için yapılan bir testtir. Özellikle geçmişte kişinin hepatit B geçirip geçirmediğini gösteren ve kişinin bu rahatsızlığa karşı bağışıklık durumunu ortaya koyan bir laboratuvar testi olarak bilinmektedir.
Kişide hepatit B virüsü varsa vücut otomatik olarak bu virüslere karşı bağışıklık sistemi geliştirmeye başlar. Bunun için de HBsAg adı verilen proteine karşı virüs yok edici antikorlar üretir. Üretilen ve bağışıklık sistemini kuvvetlendiren bu antikorlar Anti Hbs adı ile anılmaktadır. Anti Hbs antikorları virüsün vücuttan atılmasını sağlarken aynı zamanda bağışıklık kazanmasına da yardımcı olur. Bu sebeple, bu testi genel olarak kişide hepatit B virüsünde bağışıklığın ne derece kuvvetli olduğunun tespit edilmesi için yapılmaktadır.

Anti Hbs Testi Neden Yaptırılır?
Anti Hbs testi genel olarak hepatit B aşısının doğru şekilde vücuda alınıp alınmadığının kontrolü için yaptırılmaktadır. Yani, hepatit B aşısı olan kişiler vücudun hepatit B hastalığına karşı bağışıklık gösterip, göstermediğini ölçmek için Anti Hbs testinden yararlanırlar. Bu test, yapılan kişilerde belirli değerler vererek, bağışıklık derecesinin ölçülmesine yardımcı olur. Her bireyde değerler farklı olup, bağışıklığın derecesi ölçülür. Ayrıca, kişi eskiden bir hepatit B rahatsızlığı geçirmiş ise yine bu test aracılığı ile geçirilen rahatsızlığın dozu ölçülebilmektedir. Geçmişte hepatit B hastalığı geçiren kişilerde de vücut bağışıklık kazanmaktadır. Hepatit B rahatsızlığına karşı aşı yapılmasa dahi geçirilen hepatit B sayesinde vücut bağışıklık sistemi oluşturmuş olacaktır. Bu sebeplerden dolayı bağışıklığın doğru şekilde değerlendirilmesi amacı ile test yapılmaktadır.
Anti Hbs Testinin Pozitif Çıkması Nedir?
Anti Hbs testi yaptıran kişilerde test sonucunun pozitif olması en genel tanımı ile kişinin vücudunda hepatit B rahatsızlığı için bağışıklık sisteminin geliştirildiği anlamına gelmektedir. Eğer test sonucu 5 mIU/ml değerinden daha yüksek bir değere sahip olursa kişinin hepatit B hastalığına karşı bağışıklığının tam olduğu anlaşılır. Yani bu kişi geçmişte hepatit B hastalığı geçirmiş ve pozitif şekilde iyileşme göstermiş olarak değer yorumlanır. Hepatit B hastalığına karşı aşı yaptıran kişilerde Anti Hbs testi genel olarak pozitif çıkmaktadır.
Eğer aşı yaptırıldığı halde negatiflik söz konusu ise aşının doğru şekilde tutmadığı sonucu çıkartılabilir. Aşı yaptıran kişilerde test değerinin daha yüksek olması beklenir. Genel olarak aşı yaptıranlarda Anti Hbs testi 12 mIU/ml değerinin üzerinde çıkmaktadır. Eğer, bu değer üzerinde çıkarsa test pozitif kabul edilir ve hastalığa karşı vücut bağışıklık kazanmış olur. Aşı yaptırılmasına rağmen test değerleri 5 ile 12 mIU/ml değerleri arasındaysa sonuç pozitif gibi görülse de genel olarak aşıdan alınan bağışıklık değerinin yetersiz olduğu kabul edilir. Böyle bir durumda aşı doğru şekilde yapılmamış ve vücut bağışıklık kazanmamış olur. Yani, değerlere bakılmadan yalnızca çıkan sonuca göre yorum yapmak hatalı olacaktır. Aşı olan kişilerde pozitiflik 12 mIU/ml değerinin üzerindeyse kabul edilir.
Anti Hbs Testinin Negatif Çıkması Nedir?
Anti Hbs testinin sonuçları negatif ise kişinin hepatit B rahatsızlığına karşı herhangi bir bağışıklık sisteminin olmadığı sonucuna varılır. Özellikle, hepatit B rahatsızlığını hiç geçirmemiş kişilerde bu test uygulandıktan sonra sonuçlar her zaman negatif çıkmaktadır. Yani vücut hastalığa karşı bir bağışıklık kazanmamış ve herhangi bir iyileşme sürecine girmemiştir.
Aşı yaptırılmasından sonra yapılan Anti Hbs testi negatif çıkarsa yine aşının vücudun bağışıklık sistemine herhangi bir yararının olmadığı sonucu çıkartılır. Yani, aşı yapılmasına karşı sonuçlar negatif çıkıyorsa kişi yine hepatit B hastalığından dolayı ciddi bir rahatsızlık geçirebilir. Böyle bir durumun söz konusu olması halinde uzman doktorlar farklı testlerden de yararlanabilir. Özellikle akut ya da kronik şekilde hepatit B rahatsızlığı geçiren kişilerde çoğunlukla sonuçlar negatif şekilde çıkmaktadır. Çünkü, bir taşıyıcı durumunda olan hasta henüz rahatsızlıkla ilgili bir iyileşme gösterememiş ve bağışıklık kazanamamıştır. Bu gibi durumlarda kişinin taşıyıcı hepatit B hastası olup olmadığını anlamak için bazı testler uygulanabilir. Bu testler uzmana göre değişiyor olsa dahi şu şekilde sıralanmaktadır.
HBc IgM
Anti-HBc IgG
HBsAg
Bazı özel durumlarda da yine uzan doktorun isteği üzerine karaciğer testleri olarak bilinen AST ile ALT testleri yapılmaktadır.
Tüm testlerin sonucuna göre Anti Hbs testinin negatif durumu hakkında yorum yapılabilir.
Read the full article
0 notes
Text
Lenfoma hakkında bilmeniz gerekenler
Lenfoma, lenfatik sistemden kaynaklanan bir kan kanseridir. Lenfositler olarak bilinen bir tür beyaz kan hücresini etkiler. Bunlar vücuttaki hastalıklarla savaşmaya yardımcı olur. Bağışıklık sisteminde önemli bir rol oynarlar.
Lenfoma, bağışıklık sisteminde başlar ve bir tür beyaz kan hücresi olan lenf düğümlerini ve lenfositleri etkiler. İki ana lenfosit tipi, B hücreleri ve T hücreleri vardır.
İki ana lenfoma türü:
Reed-Sterberg hücresi adı verilen spesifik bir anormal B hücresi tipini içeren Hodgkin lenfoma. Bu tür daha az yaygındır.
B hücrelerinde veya T hücrelerinde başlayabilen non-Hodgkin lenfoma. Bu tipler kanser hücresinin kökeni ve ne kadar hızlı veya agresif bir şekilde ilerlediklerine dayanır.
Bir kişinin sahip olduğu lenfoma tipi, semptomlarını ve tedavi seçeneklerini de etkileyecektir.
Bu kanser türü beyaz kan hücrelerinde veya lenfositlerde başlar. Kan dolaşımında bulunduğu için, vücudun farklı bölgelerine yayılabilir.
Lenfoma her yaşta ortaya çıkabilir, ancak 15 ila 24 yaş arasındaki çocuklarda ve genç erişkinlerde en sık görülen kanser nedenlerinden biridir. Genellikle tedavi edilebilir.
Lenfoma ile İlgili Gerçekler
Lenfoma, lenf düğümleri ve lenfatik sistemdir.
İki ana tip Hodgkin ve non-Hodgkin'dir. Non-Hodgkin en yaygın olanıdır.
Ana semptom genellikle normalde enfeksiyondan sonra gideceği gibi gitmeyen lenf düğümlerinin genişlemesidir.
Lenfomayı önlemenin hiçbir yolu yoktur, ancak tedaviden sonra hayatta kalma oranları yüksektir.
Lenfoma Tedavisi
Tedavi lenfoma tipine ve ulaştığı aşamaya bağlıdır.
Yavaş büyüyen lenfoma sadece dikkatli takib edilebilir ve tedaviye ihtiyaç duymayabilir.
Tedavi gerekirse, şunları içerebilir:
Biyolojik tedavi: Bu, canlı mikroorganizmaları vücuda sokarak bağışıklık sistemini simüle eden ve kanser hücrelerine saldıran bir ilaç tedavisidir.
Antikor tedavisi: Kanın antijenlerine karşı savaşmak için kan dolaşımına sentetik antikorlar sokulur.
Kemoterapi: Kanser hücrelerini öldürmek için agresif ilaç tedavisi kullanılır.
Radyoimmünoterapi: Bu, yüksek güçlü radyoaktif dozları doğrudan kanserli B-hücrelerine ve T-hücrelerine yok ederek onları yok eder.
Radyasyon tedavisi: Bu, küçük kanser bölgelerine odaklanmak için kullanılır.
Kök hücre nakli: Bu yüksek doz kemoterapi veya radyasyon tedavisini takiben hasarlı kemik iliğini geri yükleyebilir.
Steroidler: Bunlar lenfoma tedavisi için enjekte edilebilir.
Cerrahi: Bu lenfoma yayıldıktan sonra dalağı veya diğer organları çıkarmak için kullanılabilir.
Lenfoma Belirtileri Nelerdir?
Lenfoma belirtileri, viral hastalıklar ve soğuk algınlığı gibi hastalıklarınkine benzer, fakat normalde beklenenden daha uzun süreler devam eder.
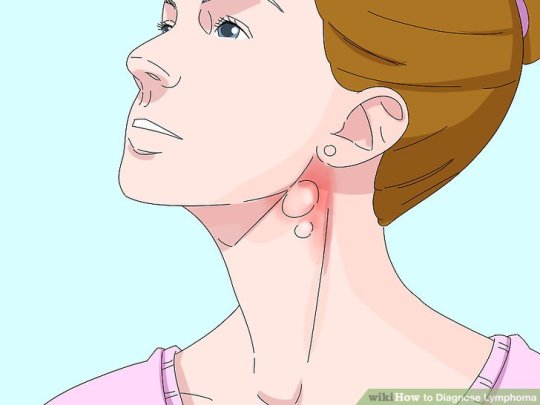
Bazı kişilerde herhangi bir lenfoma belirtisi görülmez, ancak bazıları lenf düğümlerinin şiştiğini fark edebilir. Bunlar vücudun her yerinde, genellikle boyun, kasık, karın veya koltuk altlarında bulunur.
Şişlikler normalde ağrısızdır, ancak genişlemiş bezler organlara, kemiklere ve diğer yapılara bastığında ağrı oluşabilir. Bu sırt ağrısı ile karıştırılabilir.
Lenf düğümleri soğuk algınlığı gibi yaygın enfeksiyonlar sırasında şişebilir, ancak lenfomada şişlik gitmez. Enfeksiyona bağlı ise, ağrının şişmeye eşlik etmesi daha olasıdır.
Semptomların üst üste gelmesi yanlış tanıya yol açabilir. Bezlerinde şişmesi olan herkes doktorlarını görmelidir.
Her iki lenfoma türünün diğer belirtileri arasında şunlar olabilir:
enfeksiyon olmadan devam eden ateş
gece terlemeleri, ateş ve titreme
kilo kaybı ve iştah kaybı
sıra dışı kaşıntı
kalıcı yorgunluk, sıra dışı yorgunluk veya enerji eksikliği
alkol içtikten sonra lenf düğümlerinde ağrı
Non-Hodgkin lenfomaya işaret edebilecek ek semptomlar şunlardır:
kalıcı öksürük
nefes darlığı
karın ağrısı veya şişmesi
Genişlemiş lenf nodu, spinal sinirlere veya omuriliğe baskı uyguluyorsa, ağrı, halsizlik, felç veya başka şekilde değişmiş durumlar oluşabilir.
Lenfoma lenf düğümlerinden lenfatik sistem yoluyla vücudun diğer bölgelerine hızla yayılabilir. Kanserli lenfositler diğer dokulara yayıldıkça, vücudun enfeksiyonla savaşma yeteneği zayıflar.
Lenfoma Nedenleri Nelerdir?
Kanser normal bir hücrenin yaşam döngüsünde olduğu gibi ölmek yerine yayılan ve yayılan anormal hücrelerin kontrolsüz büyümesi olduğunda meydana gelir.
Lenfatik doku vücut boyunca bağlanır. Kanser hücreleri lenfatik sistemde gelişirse, orijinal lokasyonlarından sistem dışındakiler de dahil olmak üzere diğer dokulara ve organlara kolaylıkla yayılabilirler.
Lenfoma sıklıkla karaciğer, kemik iliği veya akciğerlere yayılır. Hodgkin lenfomada, kanser genellikle bir lenf düğümünü sırayla birbiri ardına etkiler. Non-Hodgkin lenfomada, tüm lenf düğümlerinde, bazı düğümleri atlayarak tümörler ortaya çıkabilir.
Tam olarak lenfomanın nedenleri belirsizdir, ancak bazı risk faktörleri vardır.
Risk Faktörleri Nelerdir?
İki farklı lenfoma tipi farklı risk faktörlerine sahiptir.
Non-Hodgkin lenfoma
Non-Hodgkin lenfoma için risk faktörleri şunlardır:
Yaş: Çoğu lenfoma, 60 yaş ve üzerindeki kişilerde görülür, ancak bazı türlerin çocuk ve genç yetişkinleri etkileme olasılığı daha yüksektir.
Cinsiyet: Bazı tipler kadınlarda daha fazladır, diğerleri erkeklerde daha fazladır.
Etnik köken ve konum: ABD'de Afrikalı-Amerikalılar ve Asyalı-Amerikalılar, beyaz Amerikalılardan daha düşük Hodgkin lenfoma riski altındadır ve gelişmiş ülkelerde daha yaygındır.
Kimyasallar ve radyasyon: Nükleer radyasyon ve tarımda kullanılan bazı kimyasallar non-Hodgkin lenfoma ile ilişkilendirilmiştir.
İmmün yetmezlik: Zayıf bağışıklık sistemi olan bir kişi risk altındadır. Bu, örneğin, bir organ nakli sonrası alınan ilaçlar, HIV-AIDS'e bağlı olabilir.
Otoimmün hastalık: Bağışıklık sistemi vücudun kendi hücrelerine saldırdığı zamandır. Örnekler romatoid artrit ve çölyak hastalığıdır.
Enfeksiyon: Lenfositleri dönüştüren bazı viral ve bakteriyel enfeksiyonlar, glandüler ateşe neden olan Epstein-Barr virüsü (EBV) gibi riski artırmaktadır.
Göğüs implantları: Bunlar meme dokusunda anaplastik büyük hücreli lenfomaya neden olabilir.
Vücut ağırlığı ve diyet: Obezite, lenfomanın gelişiminde rol oynamıştır, ancak bağlantıyı doğrulamak için daha fazla araştırmaya ihtiyaç vardır.
Hodgkin lenfoma
Hodgkin lenfoma için risk faktörleri şunlardır:
Enfeksiyöz mononükleoz: EBV enfeksiyonu, lenfoma riskini artıran mononükleozise neden olabilir.
Yaş: 20-30 yaş arası insanlar ve 55 yaş üstü insanlar daha y��ksek risk taşırlar.
Cinsiyet: Erkeklerde biraz daha yaygındır.
Yer: Hodgkin lenfoma en çok ABD, Kanada ve Kuzey Avrupa'da görülür. Asya'da en az yaygındır.
Aile: Bir kardeşin durumu varsa, kardeşin eşi aynı ise, risk biraz daha yüksektir ve çok yüksektir.
Refah: Yüksek sosyoekonomik statüdeki kişiler daha fazla risk altındadır.
HIV enfeksiyonu: Bu bağışıklık sistemini zayıflatabilir ve lenfoma riskini artırabilir.
Lösemi ve lenfoma arasındaki fark nedir?
Kanser, kan dahil vücudun herhangi bir bölümünü etkileyebilir. Lösemi ve lenfoma, her ikisi de kan kanseridir. Ana fark, lenfomaların lenf düğümlerini etkileme eğiliminde iken löseminin kan ve kemik iliğini etkilemesidir.
İki tür kanser arasında bazı benzerlikler olsa da, bunların nedenleri ve kökenleri, semptomları, tedavisi ve hayatta kalma oranları farklıdır.
Gluten, bazı çölyak hastalığı hastalarında lenfomayı tetikleyebilir.
Çölyak hastalığı, gluten tüketiminin tetiklediği bir otoimmün bozukluktur. Hastalık, Amerika Birleşik Devletleri'nde birkaç milyon insanı etkiliyor ve yeni araştırmalar, bu insanların bazılarının, gluteni tükettiklerinde nadir görülen bir kanser türünü bile nasıl geliştirdiğini gösteriyor.
Kaynaklar: 1, 2
Read the full article
0 notes
Text
Hemoglobin A1C (Hba1c) Nedir? Hba1c Neden Önemlidir
Hba1c Nedir?
Hemoglobin A1c aslında şeker rahatsızlığının teşhisini koymak amacı ile yapılan bir testtir. Genel olarak 3 aylık kan şekeri testi olarak da bilinmektedir. Bir laboratuvar testi olarak yapılan Hba1c testi, glikohemoglobin adı ile de adlandırılmaktadır. Genel olarak kişilerde 2 ya da 3 aylık ortalama kan şekeri değerinin belirlenmesi için yapılmaktadır. Kandaki şeker seviyesine bağlı olarak yükselme ve düşme eğilimde olan Hba1c düşme ve yükselme durumlarında da bazı sağlık riskleri içermektedir.

Kan şekeri ölçümünde kandaki şeker oranı gün içerisinde sürekli değişme gösterdiği için bize en doğru sonucu hemoglobin a1c testi vermektedir. Bu sebeple, hemoglobin a1c testi 2 ya da 3 ayda bir yapılmakta, şeker rahatsızlığı ile ilgili kesin bilgi vermektedir.
Her bireyde hemoglobin değeri belli seviyelerde görülmektedir. Fakat kanda bulunan şeker arttıkça şekerin hemoglobin değerine nüfuzu artar. Bu sebeple, şeker oranı yüksekse hemoglobin a1c testinde de şeker yükselme eğilimde olur.
Hemoglobin A1c Testinin Risk Grupları
Hemoglobin a1c testi yapılırken kanda bulunan şeker değerleri hesaplanır. Değerlerin yüksek olması kişinin şeker hastası olarak nitelendirilmesine yol açar. Bu test uygulandıktan ve değerler açıklandıktan sonra hasta 3 grup altında analiz edilir. Bu gruplar; normal değerde olanlar, gizli şeker hastaları ve gerçekten şeker hastası olanlardır.
* Normal Değerler: Hba1c test sonucunda değerler % 5.7’nin altında çıkarsa kişinin kanında bulunan şeker normal değerlerdedir. Yani kişi için herhangi bir risk içermemektedir.
*Gizli Şeker Grubu: Gizli şeker grubu anında müdahale edilmesi gereken hastalardır. Hemoglobin a1c değeri 5.7 ile 6.4 arası çıkarsa kişi gizli şeker hastası olarak teşhis edilir. Bu gibi durumlarda şeker hastalığının net bir şekilde belirlenmesi için farklı testler de yapılmaktadır.
*Şeker Hastası: Kişinin şeker hastası olarak doğrudan nitelendirilmesi için Hemoglobin a1c test değeri 6.5 ve üzerinde olması gerekmektedir. Bu değer görüldükten sonra doktorlar doğru teşhis için farklı şeker testlerine de ihtiyaç duyabilirler. Fakat yapılan Hemoglobin a1c testine göre bu değerler oldukça yüksektir ve kişi büyük risk grubu içerisindedir.
Hemoglobin A1c Değerinin Yüksek Olmasının Sebepleri
Hemoglobin a1c testinin sonucunda ortaya çıkan değerlerin yüksek olmasının bazı sebepleri vardır. Bu sebepler şu şekilde sıralanabilir;
Kişide şeker hastalığı ile ilgili teşhisin yeni koyuluyor olması. Yani şeker rahatsızlığı teşhisi konmayan kişilerde rahatsızlıkla ilgili bir önlem de alınmamış olur. Bu sebeple, Hemoglobin a1c değerleri yüksek çıkmaktadır.
Bireyde şeker hastalığı mevcutsa ve herhangi bir tedavi sürecine başlanmamışsa değerler yüksek çıkmaktadır. Özellikle, kontrol altına alınmamış şeker rahatsızlıklarında değerler çok yüksek olmaktadır.
Gebelik durumlarında da kandaki şeker oranı yükseldiği için Hemoglobin a1c test değerleri yüksek çıkabilmektedir. Fakat bu durum geçici olduğu için gebelik sonrasında Hemoglobin a1c testi yapılırsa şeker oranının da düşük olduğu görülebilir.
Cushing hastalığı gibi bazı rahatsızlıklar da kandaki şekeri yükselttiği için değerler yüksek çıkabilir. Özellikle Hemoglobin a1c değerini yükselten ilaç kullanımı da bu duruma aittir.
Şekeri etkileyen ve yükselmesine neden olan diğer bir durum ise dalaktır. Dalağı olmayan kişilerde genel olarak bu test yüksek çıkmaktadır.
Hemoglobin A1c Değerinin Düşük Olmasının Sebepleri
Hemoglobin A1c test değerlerinin yüksek olması kadar düşük olması da oldukça riskli bir durumdur. Düşük değerlere sahip kişiler genellikle bazı rahatsızlıklara sahip olarak nitelendirilir. Genel olarak testin düşük değerlerde çıkması bazı nedenlerden dolayıdır. Bu nedenler şu şekilde sıralanabilir;
Kronik olarak devam eden böbrek yetmezliği gibi durumlarda kanda şeker miktarı sürekli olarak azalma gösterdiği için kişilerde yapılan Hemoglobin A1c testi sonuçları da düşük çıkacaktır. Bu durum tamamen böbrek yetmezliğinin yarattığı bir durumdur.
Hemolitik anemi yani kansızlık nedeni ile kandaki şeker oranının düşük çıkmasıdır. Hba1c değerleri genel olarak düşük çıktığında hastalarda ilk olarak kan değerlerine bakılır. Kan değerlerinin düşük olması kanda bulunan şeker oranını da azalmaktadır.
Kronik olarak devam eden kan kaybı Hemoglobin A1c değerlerinin düşük olmasına sebebiyet verir. Bu tür bir durumda gözlenen değerler kişiye müdahale edildiğinde genellikle düzeltilebilir şekildedir. Yani, kan kaybı sonucu oluşan düşük değer eğilimi genel olarak geçici bir durumdur.
Read the full article
0 notes
Text
Hazımsızlık ve Mide Bozulmasına Etkili 13 Evde Tedavi Yöntemi

Herkes yemek yedikten ya da içtikten sonra zaman zaman mide rahatsızlığı, hazımsızlık ya da dispepsi (sindirim zorluğu) yaşar. Bu durum genellikle endişe verici değildir ve çoğu zaman evde tedavi etmek mümkündür.
Hazımsızlık ve mide rahatsızlığı belirtileri şunlardır:
Mide yanması veya asit reflü
Mide bulantısı
Şişkinlik
Gaz
Geğirme, bazen acı veya faul tatlandırıcı sıvı veya yiyecek getiriyor
Yellenme
Kötü kokulu veya ekşi nefes
Hıçkırık veya öksürük
Hazımsızlığa Ne İyi Gelir?
Mide rahatsızlığı ve hazımsızlık için en popüler evde tedavi yöntemlerinden bazıları şunlardır:
1. Su İçin
Vücudun besinleri ve içecekleri verimli bir şekilde sindirmek ve emmesi için suya ihtiyaç vardır. Susuz kalmak sindirimi daha zor ve daha az etkili kılar, bu da mide rahatsızlığının artmasına neden olur.
Genel olarak, Sağlık ve Tıp Bölümü (HMD) şunları önermektedir:
Kadınlar günde ortalama 2,7 litre (l) veya 91 ons (oz) olmalıdır.
Erkekler günde ortalama 3.7 litre veya 125 oz olmalı.
Bunun yaklaşık yüzde 20'si yiyeceklerden, geri kalanı da içeceklerden geliyor. Çoğu insan için, amaçlamak için iyi bir rakam günde yaklaşık 8 veya daha fazla su. Küçük çocuklar yetişkinlerden biraz daha az su gerektirir.
Sindirim sorunları olanlar için, hidrate kalmak zorunludur. Kusma ve ishal çok hızlı bir şekilde dehidrata yol açabilir, bu nedenle bu semptomları olan insanlar içme suyu tutmalıdır.
2. Yatmaktan Kaçınmak
Vücut yatay olduğunda, mide asidinin geriye doğru gitmesi ve yukarı doğru hareket etmesi daha olasıdır, bu da mide ekşimesine neden olabilir.
Rahatsız bir mide olan insanlar, geçene kadar en az birkaç saat boyunca yatmadan ya da yatmadan kaçınırlar. Uzanması gereken biri başlarını, boynunu ve göğsünü yastıklar ile ideal bir şekilde 30 derecelik bir açıyla desteklemelidir.
3. Zencefil
Zencefil, mide ve hazımsızlık için yaygın bir doğal çaredir.
Zencefil, mide kontraksiyonlarını hızlandırabilen gingerol ve shogaols denilen kimyasallar içerir. Bu, mide yoluyla hazımsızlığa neden olan yiyecekleri daha hızlı bir şekilde hareket ettirebilir.
Zencefildeki kimyasallar da bulantı, kusma ve ishali azaltmaya yardımcı olabilir.
Rahatsız bir mide olan insanlar yemeklerine zencefil katmaya ya da bir çay olarak içmeye çalışabilirler. Bazı doğal zencefil ales de bir mide yerleşmek için yeterli zencefil içerebilir.
Zencefil çayı, süpermarketler ve çevrimiçi olarak satın alınabilir.
4. Nane
Nefesin güzel kokmasını sağlamaya ek olarak, nane içindeki mentol aşağıdakilere yardımcı olabilir:
Kusma ve ishali önleme
Bağırsaklarda kas spazmlarının azaltılması
Ağrıyı gidermek
Nane, İran, Pakistan ve Hindistan'da hazımsızlık, gaz ve ishal için geleneksel bir tedavi olarak kullanılmaktadır.
Çiğ ve pişmiş nane yaprakları tüketim için uygundur. Geleneksel olarak, insanlar genellikle çay yapmak için nane yaprakları kakule ile kaynatır. Toz veya meyve suyu nane yaprakları da kullanılabilir ve diğer çaylar, içecekler veya gıdalar ile karıştırılabilir. Nane yaprakları aktarlarda ve internette yaygın olarak bulunur.
Nane şekerlerinin emilmesi, mide ekşimesinin acı ve rahatsızlığını azaltmaya yardımcı olmanın başka bir yolu olabilir.
5. Sıcak bir banyo yapmak veya bir ısıtma torbası kullanmak
Isı, gergin kasları gevşetebilir ve hazımsızlık hissini azaltabilir, bu nedenle sıcak bir banyo yapmak, mide rahatsızlıklarının semptomlarını hafifletmeye yardımcı olabilir. Isıtılmış bir poşetin veya yastığın mideye 20 dakika veya soğumayana kadar uygulanması yararlı olabilir.
6. BRAT diyeti
Doktorlar BRAT diyeti ishal olan kişilere tavsiye edebilir.
BRAT, muz, pilav, elma püresi ve tost anlamına gelir. Bu yiyeceklerin hepsi nişastadır, bu nedenle, yiyecekleri daha sıkı bir hale getirmek için gıdaları birbirine bağlamaya yardımcı olabilirler. Bu, bir kişinin geçtiği dışkı sayısını azaltabilir ve ishallerini kolaylaştırır.
Bu yiyecekler yumuşak olduğundan, mide, boğaz veya bağırsakları tahriş eden maddeler içermezler. Bu nedenle, bu diyet kusmuk asitlerden kaynaklanan doku tahrişini yatıştırır.
BRAT diyeti içerisindeki yiyeceklerin çoğu, potasyum ve magnezyum gibi besin maddelerinde de yüksektir ve ishal ve kusma ile kaybedilenin yerini alabilir.
7. Sigara ve alkol kullanmaktan kaçınma
Sigara içmek boğazı tahriş edebilir ve mide rahatsızlığı artabilir. Kişinin kusması halinde, sigara zaten mide asitlerinden gelen hassas dokuyu tahriş edebilir.
Bir toksin olarak, alkol sindirmek zordur ve karaciğer ve mide astarına zarar verebilir.
Rahatsız bir midesi olan kişiler, daha iyi hissedinceye kadar sigara ve alkol içmekten kaçınmalıdırlar.
8. Sindirilmesi zor gıdalardan kaçınmak
Bazı yiyeceklerin diğerlerine göre sindirilmesi daha zordur, bu da mide rahatsızlığı riskini artırır. Hazımsızlığı olan herkes;
Kızarmış veya yağlı
Zengin veya kremsi
Tuzlu veya konserve (lakerda dahil)
gıdalar tüketmekten kaçınmalıdır.
9. Ihlamur veya limon suyu, kabartma tozu ve su
Bazı araştırmalar, kireç veya limon suyunu su içinde bir tutam kabartma tozu ile karıştırmanın çeşitli sindirim şikayetlerini gidermeye yardımcı olabileceğini düşündürmektedir.
Bu karışım, gazı ve hazımsızlığı azaltmaya yardımcı olabilecek karbonik asit üretir. Karaciğer sekresyonunu ve bağırsak hareketliliğini de geliştirebilir. Kireç veya limon suyundaki asit ve diğer besinler, safra asitlerini nötralize ederken ve midede asitliği azaltırken, yağları ve alkolü sindirip emmeye yardımcı olabilir.
Çoğu geleneksel tarifler aşağıdaki miktarları karıştırmanızı önerir:
Taze limon veya limon suyu 1 yemek kaşığı (tbsp)
1 çay kaşığı (tsp) kabartma tozu
Temiz su 8 oz (1 oz=29,5ml)
10. Tarçın
Tarçın, sindirimi kolaylaştırmaya ve sindirim sistemindeki tahriş ve hasar riskini azaltmaya yardımcı olabilecek birkaç antioksidan içerir. Tarçındaki bazı antioksidanlar şunları içerir:
Eugenol
sinnamaldehit
Linalol
Kâfur
Tarçındaki diğer maddeler gazı, şişmeyi, krampları ve geğirmeyi azaltmaya yardımcı olabilir. Ayrıca mide ekşimesini ve hazımsızlığını azaltmak için mide asiditesini nötralize etmede yardımcı olabilirler.
Bir mide rahatsızlığı olan insanlar, yemeklerine 1 çay kaşığı kaliteli toz tarçın veya bir tutam tarçın çubuğu ekleyebilirler. Alternatif olarak, bir çay yapmak için tarçın kaynar suyla karıştırmayı deneyebilirler. Bunu günde iki veya üç kez yapmak hazımsızlığı hafifletmeye yardımcı olabilir.
11. Karanfil
Karanfil, midede gazı azaltmaya ve gastrik sekresyonları arttırmaya yardımcı olabilecek maddeler içerir. Bu, basıncı ve krampları azaltabilecek yavaş sindirimi hızlandırabilir. Karanfil ayrıca bulantı ve kusmayı azaltmaya da yardımcı olabilir.
Rahatsız bir mide olan bir kişi, yatmadan önce günde bir kez 1 çay kaşığı toprak veya toz karanfil 1 veya 2 tsps karıştırmayı deneyebilir. Mide bulantısı ve mide ekşimesi için karanfilleri 8 oz kaynar su ile birleştirerek karanfil çayı haline getirebilirler, ki bunlar günde bir veya iki kez yavaşça içilmelidirler.
12. Kimyon
Kimyon tohumları, yardımcı olabilecek aktif içerikler içerir:
hazımsızlık ve aşırı mide asitlerini azaltma
azalan gaz
bağırsak iltihabının azaltılması
antimikrobiyal olarak davranmak
Midesi rahatsız olan bir kişi yemeklerine 1 veya 2 tsps öğütülmüş veya toz kimyon karıştırmayı deneyebilir. Alternatif olarak, çay yapmak için birkaç çay kaşığı kimyon tohumu veya tozu kaynar suya ekleyebilirler.
Bazı geleneksel tıbbi sistemler, mide ekşimesini hafifletmek için bir tutam veya iki çiğ kimyon tohumu veya tozu çiğnemeyi önerir.
Kimyon tohumları online satın almak için kullanılabilir.
13. İncir
İncir, kabızlığı kolaylaştırmak ve sağlıklı bağırsak hareketlerini teşvik etmek için laksatifler olarak hareket edebilen maddeler içerir. İncir ayrıca hazımsızlığı kolaylaştırmaya yardımcı olabilecek bileşikler içerir.
Mide rahatsızlığı olan bir kişi, semptomlar düzelene kadar incir meyvelerini günde birkaç kez yemeyi deneyebilir. Alternatif olarak, bir çay yapmak için 1 veya 2 tsp incir yaprağı demlemeye çalışabilirler.
Ancak, insanlar da ishal yaşıyorsa, incir tüketmekten kaçınmalıdır.
14. Aloe suyu
Aloe suyu içindeki maddeler aşağıdakilerden fayda sağlayabilir:
Aşırı mide asidini azaltma
Aağlıklı bağırsak hareketlerini ve toksin giderimini teşvik etmek
Protein sindirimini iyileştirmek
Sindirim bakterilerinin dengesini teşvik etmek
Inflamasyonu (iltihaplanma) azaltma
Bir çalışmada, araştırmacılar, 4 hafta boyunca günlük 10 mililitre (ml) aloe suyu içen kişilerin, gastrointestinal reflü hastalığının (GERD) aşağıdaki semptomlarından kurtulduklarını bulmuşlardır:
Mide ekşimesi
Geğirme
Mide bulantısı ve kusma
Asit ve gıda regurjitasyonu (kusma olmaksızın yiyeceklerin ağızdan dışarı çıkması durumu)
Kaynaklar: 1, 2
Read the full article
0 notes
Text
Mide Yanması Nedir Belirtileri Nelerdir?
Mide yanması (mide ekşimesi olarak da bilinir), mide içeriğinin bir kısmının yemek borusuna geri zorlandığı bir durum olan asit reflünün (mide asidinin yemek borusuna geri akıtılması) yarattığı yaygın bir sorundur. Göğsün alt kısmında yanma hissi yaratır.
Kalıcı asit reflü haftada ikiden fazla olur, gastroözofageal reflü hastalığı (GERD) denir. Mide asidi, mide asidinin yemek borusuna, ağızdan mideye kadar yiyecek taşıyan boruya geri akmasıyla hissedilir. Mide yanması GERD belirtisidir.
Nedenleri diyet, obezite ve egzersiz eksikliği içerir. Birincil semptom, mide asidinden boğazda veya göğsünde yanma hissidir. Çoğu durumda, mide ekşimesi genel sağlık üzerinde çok az etkisi vardır.
Mide Yanması Neden Olur? Nedenleri Nelerdir?
Bazen mide yanması normaldir ve nadiren endişe etmeniz gerekir. Tekrarlayan asit reflü, gastroözofageal reflü hastalığı (GÖRH veya GORD) tanısı ile sonuçlanır ve sağlık için ciddi sonuçlar doğurabilir ve diğer altta yatan sağlık sorunlarına işaret edebilir.
Gastroözofageal reflü hastalığı her yaştan insanlarda görülür ve neden genellikle obezite, sigara ve düşük egzersiz seviyeleri gibi bir yaşam tarzı faktörlerine atfedilebilir.
Gastroözofageal reflü hastalığının (GERD) nedenleri hakkında daha fazla bilgi edinin.
Mide Yanması Belirtileri Nelerdir?
Mide ekşimesi belirtileri çoğu hasta için oldukça açıktır. En yaygın olanı, mide asidinin neden olduğu göğüs ve boğazda bazen yanma hissi olan bir sıcaklık veya ısı hissidir.
Diğer belirtiler şunlardır:
Göğsün ortasında yanma hissi.
Çeneye kadar ulaşabilen artan ağrı
Yanma ve hazımsızlık benzeri ağrı.
Ağızda pis koku, keskin tat.
Bir kişi asit reflü semptomları sık sık yaşıyorsa, daha fazla araştırma için bir gastroenteroloğa danışmalıdır. GERD hakkında daha fazla bilgi edinin.
Mide yanmasına ne iyi gelir?
Gastroözofageal reflü hastalığının neden olduğu tekrarlayan mide ekşimesi için ana tedavi, mide asidinin üretimini azaltmaktır.
Yaşam tarzı değişkliği, mide ekşimesini önlemeye veya azaltmaya yardımcı olabilir.
Araştırmacılar tarafından doktorlardan toplanan öneriler şunlardır:
Sınırlı yağ alımı ile sağlıklı bir diyet
Uzanmadan önce yemekten kaçının ve yemek yerken düz oturun
Ağır kaldırma ve zorlamadan kaçınma
Alkol, kafein, baharatlı yiyecekler, tam yağlı sütler, alkolsüz içecekler gibi gevrek yiyecekler ve domates, limon veya portakal suları gibi asidik gıdalar gibi tetikleyicilerin izlenmesi ve bunlardan kaçınılması.
Kilo vermek
Sigara içmekten kaçınma
Egzersiz yaparak formda kalmak
Az ama sık yemek yemek
Mevcut ilaçların gözden geçirilmesi
Sigarayı bırakmak: Sigarayı bırakmak ve sigara dumanından kaçınmak.
Giysilerin uyarlanması: Mide üzerine gereksiz baskıları önlemek için gevşek giysiler giyin.
Reçeteli ilaçlar düşünün: Mide ekşimesi olan kişiler, reçeteli ilaçların kullanımı ve bireyin doğru olup olmadığı konusunda doktorlarıyla da konuşmalıdır.
Vücut ağırlığını yönetin: Aşırı kilolu veya obez olan kişiler vücut ağırlığını azaltmanın yardımcı olabileceğini fark edebilir. Bir diyet ve egzersiz kilo verme programı asit reflü semptomlarını azaltmaya yardımcı olabilir.
Her kişi bu değişikliklere farklı şekilde tepki verir, bu nedenle çok fazla kilo vermeden önce bir sağlık hizmeti sağlayıcısıyla konuşmak önemlidir.
Yatağın başını kaldırın: Yatağın başını kaldırmak, yerçekimi belirtilerini azaltmak için yer çekimine izin verebilir.
Diğer bir seçenek, yatağın kafasının açısını yükseltmek için şilte ve takozlar yerleştirmektir. Yastıklar, mide ekşimesi semptomlarını azaltmada etkili değildir.
Over-the-counter (OTC) ilaçları deneyin: Mide ekşimesi olan kişiler, semptomların giderilmesi için OTC ilaçları konusunda doktorlarıyla konuşmalıdır. Bir doktor, antasitler, famotidin veya ranitidin de dahil olmak üzere asit indirgeyiciler veya lansoprazol ve omeprazol gibi asit blokerleri önerebilir.
GERD belirtilerini tedavi etmek için önerilen bazı seçenekler şunlardır:
Meyankökü
Kırmızı karaağaç
Sarı papatya
İnsanların herhangi bir bitkisel takviyeye başlamadan önce olası yan etkileri ve ilaç etkileşimleri hakkında doktorlarıyla konuşmaları önemlidir. Çevrimiçi çeşitli bitkisel ilaçlar mevcuttur.
Akupunkturu: Kullanımını destekleyecek sınırlı kanıtlar olmasına rağmen, bazı insanlarda mide yanması semptomlarının giderilmesinde akupunktur yararlı olabilir.
Rahatlayın: Stres ve gerginlik, mide ekşimesi de dahil olmak üzere çok çeşitli istenmeyen yan etkilere neden olabilir. Progresif kas gevşetme, meditasyon veya yoga gibi rahatlama teknikleri, bazı semptomlar için rahatlama sağlayabilir.

: Mide ekşimesinin oluşumunu ve ciddiyetini etkileyebilecek bazı diyet tetikleyicileri vardır.
Ne Zaman Doktora Görünmelidir?
Ulusal Diyabet ve Sindirim ve Böbrek Hastalıkları Enstitüsü, aşağıdaki belirtilerden herhangi birine sahipse hemen doktor çağırmayı önerir.
Güçlü olan kusma refleksi veya büyük miktarlarda kusma
Yeşil, sarı ya da kanlı kusmuk ya da kahve gibi görünen kusmuk
Kusma sonrası solunum güçlüğü
Yerken ağız veya boğaz ağrısı
Ağrılı veya zor yutma
Hamilelik Sırasında Mide Yanması
Gebelikte mide ekşimesi ve hazımsızlık hormonal değişiklikler ve bebeğin mideye karşı bastırılması nedeniyle yaygındır.
Semptomları hafifletmeye yardımcı olabilecek diyet ve yaşam tarzı değişiklikleri vardır.
Amerikan Hamilelik Derneği önerileri:
Gün boyunca beş ila altı küçük öğün yemek
Yemekten bir saat sonra uzanmamak
Yağlı ve baharatlı yiyeceklerden kaçınmak
Yemekten önce, bir yoğurt yemeye veya bir bardak süt içmeye, belki de içinde bir kaşık bal ile yardımcı olabilir.
Hamileler neden mide yanması geçiriyor?
Hamile kadınların bir dizi nedenden dolayı mide yanması daha olasıdır.
İlk olarak, hamilelik sırasında hormon progesteronu gebeliği desteklemek için daha yüksek miktarlarda salgılanır. Progesteron, yemek borusunu mideden ayıran ve rahatlamak için mide yanmasına neden olan valfe neden olur.
Buna ek olarak, büyüyen rahim daha sonraki hamilelikte mide ve diğer iç organlara baskı yapmaya başlar. Bu basınç aynı zamanda yiyecek ve mide asidini tekrar yiyecek borusuna da itebilir.
Hazımsızlık ve mide ekşimesi, hamilelik öncesi ve daha önce gebe kalanlarda mide ekşimesi geçiren kadınlarda daha olasıdır.
Mide Yanması ve Asit Reflü Arasındaki Fark Nedir?
Mide ekşimesi, asit reflü ve gastroözofageal reflü hastalığı arasındaki farklılıkları anlamak, aralarındaki bağların anlaşılmasını gerektirir.
Mide yanması kendi başına bir durum değildir ve kalple ilgisi yoktur. Bunun yerine, bir asit reflü belirtisidir.
Asit reflüsü semptomları sıklıkla görülürse, bir kişinin gastroözofageal reflü hastalığı (GERD) olduğunu gösterebilir.
Mide ekşimesi, asit reflü ve GÖRH'yi ayırt etmek zor olabilir çünkü hepsi aynı anda hissedebilir. Ancak, farklılıkların anlaşılması bir kişinin doğru tedaviyi bulmasına yardımcı olabilir.
Asit Reflü Nedir?
Asit reflü, alt göğüs bölgesinde mide ekşimesi olarak bilinen bir yanma ağrısına sahip olan yaygın bir durumdur. Mide asidi yiyecek borusuna geri aktığı zaman olur.
Gastroözofageal reflü hastalığı (GERD), asit reflü haftada ikiden fazla olduğunda ortaya çıkar.
Kesin rakamlar farklılık göstermektedir, ancak asit reflü sonucu ortaya çıkan hastalıklar, Amerika Birleşik Devletleri'ndeki hastane departmanları tarafından görülen en yaygın gut şikayetidir.
Amerikan Gastroenteroloji Koleji, 60 milyondan fazla Amerikalı'nın en az ayda bir kez mide yanması ve günde en az 15 milyon kez yaşadığını söylüyor.
GERD, Batı ülkelerinde en yaygın olanıdır ve nüfusun tahmini yüzde 20 ila 30'unu etkilemektedir.
Kronik mide ekşimesi ciddi komplikasyonlara yol açabilir.
Asit reflüsü hakkında bazı önemli noktalar.
Asit reflü ayrıca mide ekşimesi, asit hazımsızlığı veya piroz olarak bilinir.
Asidik mide içeriğinin bir kısmı yemek borusuna geri döndüğünde meydana gelir.
Asit reflü alt göğüs bölgesinde genellikle yemek yedikten sonra yanma hissi yaratır.
Yaşam tarzı risk faktörleri obezite ve sigara içmeyi içerir.
İlaç tedavileri en yaygın tedavi yöntemidir ve reçeteyle ve reçetesiz olarak kullanılabilirler (OTC).
Kaynaklar: 1, 2, 3
Read the full article
0 notes
Text
Karın Ağrısı Nedenleri Nelerdir?

Karın ağrısı, göğüs ve pelvis arasındaki boşlukta rahatsızlık anlamına gelir. Çoğu karın ağrısı vakası hafiftir ve hazımsızlık veya kas zorlanması gibi çeşitli yaygın nedenlere dayanır. Genellikle kendi başına ya da temel tedavi ile hızlı bir şekilde geçer. Karın ağrısı, özellikle şiddetli veya kronik semptomlarla birlikte, kanser veya organ yetmezliği dahil, daha ciddi altta yatan tıbbi durumların bir işareti olabilir.
Ani ve şiddetli veya uzun süreli karın ağrısı, acil tıbbi tedavi gerektirebilir.
Karın Ağrısı ile İlgili Gerçekler
Sindirim sorunları, karın ağrısının en yaygın nedeni olarak kabul edilir.
Çoğu vaka tıbbi müdahale olmadan kendi kendilerine çözülür.
Ani veya yoğun ağrı anında tıbbi müdahale gerektirir.
Reçetesiz ilaç, hafif karın ağrısı semptomlarını hafifletebilir.
Karın Ağrısı Nedir?
Sindirim sorunları, karın ağrısının en yaygın nedeni olarak kabul edilir. Herhangi bir organ veya karın bölgesindeki rahatsızlık veya düzensizlikler tüm bölge boyunca yayılan ağrıya neden olabilir.
Birçok insan karın ağrısına sadece bir mide ağrısı olarak başvurur. Bununla birlikte, karın birçok hayati organı, kasları, kan damarlarını ve aşağıdakileri içeren bağ dokuları içerir:
Mide
Böbrekler
Karaciğer
Küçük ve kalın bağırsaklar
Apandis
Pankreas
Safra kesesi
Dalak
Kalp (aort) ve başka bir kalp damarı ana atardamarı da karnın içinden geçer. Karın aynı zamanda ana kasları barındırır, dört adet karın kası gövdeye stabilitesini verir, organları yerinde tutar ve korur.
Etkilenebilecek birçok alan olduğundan, karın ağrısının birçok nedeni olabilir.
Karın Ağrısının Yaygın Nedenleri
Karın ağrısı yaygın bir şikâyettir ve çeşitli faktörlerden kaynaklanabilir veya karmaşık olabilir.
Yaygın nedenler şunlardır:
1 Gastroenterit (Mide Gribi)
Karın ağrısına, kolona baskı uygulayan kabızlık neden olabilir.
Bu durumda karın ağrısına çoğu zaman, yemek yedikten sonra normalden çok daha erken ve sık olarak ortaya çıkan bulantı, kusma ve gevşek, sıvı dolu dışkılar eşlik eder.
Bakteriler veya virüsler çoğu vakaya neden olur ve belirtiler genellikle birkaç gün içinde düzelir. 2 günden uzun süren semptomlar, enflamatuar bağırsak hastalığı gibi enfeksiyon veya iltihaplanma gibi daha ciddi sağlık problemlerinin bir işareti olabilir.
Ortak belirtiler şunlardır:
Mide bulantısı
Kusma
Ateş
Karın krampı
Şişkinlik
Gaz
2 Gaz
İnce bağırsaktaki bakteriler, vücudun toleranssız olduğu gıdaları parçaladığında gaz oluşur. Bağırsakta artan gaz basıncı, keskin ağrıya neden olabilir. Gaz ayrıca, karın bölgesinde sıkışma ve gaza neden olabilir.
3 İrritabl bağırsak sendromu (IBS)
Bilinmeyen nedenlerden dolayı, IBS'si olan kişiler belirli yiyecekleri veya gıda türlerini sindirebilirler.
Karın ağrısı, IBS'li birçok insan için birincil semptomdur ve genellikle bağırsak hareketinden sonra rahatlar. Diğer yaygın semptomlar arasında gaz, mide bulantısı, kramp ve şişkinlik bulunur.
4 Asit Reflü
Bazen mide asitleri geriye doğru gidip boğaza doğru hareket eder. Bu reflü neredeyse her zaman yanma hissine ve buna eşlik eden ağrıya neden olur. Asit reflü de şişkinlik veya kramplar gibi karın ağrısına neden olur.
5 Kusma
Kusma sıklıkla karın ağrısına neden olur, çünkü mide asitleri sindirim sistemi boyunca geriye doğru ilerler, bu arada dokuları tahriş eder. Fiziksel kusma da karın kaslarının ağrımasına neden olabilir.
6 Gastrit
Mide astarı iltihaplandığında veya şiştiğinde ağrı oluşabilir. Mide bulantısı, kusma, gaz ve şişkinlik diğer gastrit belirtileridir.
7 Gıda intoleransları
Vücut gıda maddelerini sindiremediğinde, süreçte gaz açığa çıkaran bağırsak ve mide bakterileri tarafından parçalanır. Büyük miktarlarda sindirilmemiş malzemeler mevcut olduğunda, basınç ve ağrıya neden olan çok miktarda gaz üretilir.
Bulantı, kusma, şişkinlik, ishal ve karın ağrısı diğer semptomlardır.
8 Kabızlık
Barsak atıklar ile yedeklendiğinde, kolondaki basınç artar, bu da ağrıya neden olabilir.
9 Gastroözofageal reflü hastalığı (GERD)
Mide ekşimesi ve mide bulantısı gibi karın ağrılarına da neden olabilir.
10 Mide veya peptik ülserler
İyileşmeyecek ülserler veya yaralar şiddetli ve inatçı karın ağrısına neden olma eğilimindedir.
Mide ve peptik ülserlerin en yaygın nedenleri, bakteriler H. pylori ve non-steroidal anti-inflamatuar ilaçların (NSAIDS) aşırı veya sürekli kullanımıdır.
11 Crohn Hastalığı
Crohn sindirim kanalı astarının iltihaplanmasına neden olur, bu da ağrı, gaz, ishal, mide bulantısı, kusma ve şişkinlik ile sonuçlanır. Kronik doğası düşünüldüğünde, durum kötü beslenmeye ve kilo kaybına ve tükenmeye neden olabilir.
12 Çölyak Hastalığı
Buğday ve arpa gibi birçok tahılda bulunan bir protein olan glütene karşı bir alerji, ince bağırsakta iltihaplanmaya neden olur ve bu da acıya neden olur.
İshal ve şişkinlik de yaygın belirtilerdir. Zamanla, kilo kaybı ve tükenme ile sonuçlanan malnütrisyon (yetersiz beslenme) meydana gelebilir.
13 Çekilmiş veya gergin kaslar
Birçok günlük aktiviteler karın kasların kullanımını gerektirdiğinden, yaralanma veya zorlanma yaygındır. Birçok insan ayrıca ağır egzersizlere yoğunlaşarak hasar riskini artırır.
14 Regl Krampları veya endometrioz
Menstruasyon (regl) karın bölgesinde iltihap ve ağrıya neden olabilir. Şişlik, gaz, kramp ve kabızlık da menstürasyon sırasında ortaya çıkabilir ve karın rahatsızlığına neden olabilir.
Endometriozisi olan kadınlar daha şiddetli veya kronik iltihap ve ağrı yaşayabilir.
15 İdrar yolu ve mesane enfeksiyonları
İdrar yolu enfeksiyonlarına çoğunlukla idrar yolu ve mesaneyi kolonize eden ve mesane enfeksiyonu veya sistit oluşturan E. coli türleri başta olmak üzere bakteriler neden olur.
Semptomlar alt karın bölgesinde ağrı, basınç ve şişmeyi içerir. Enfeksiyonların çoğu da ağrılı idrara çıkmaya ve bulutlu, güçlü kokulu idrara neden olur.
Yaygın Olmayan Karın Ağrısı Nedenleri
Bazı durumlarda, karın ağrısı, acil tıbbi bakım yapılmadan ölümcül olabilen bir tıbbi durumun belirtisidir.
Karın ağrısının daha az görülen nedenleri şunlardır:
Apandisit
Böbrek enfeksiyonu, hastalık veya taş
Hepatit (karaciğerin iltihabı)
Safra kesesi taşları (safra kesesinde sert birikimler)
Gıda zehirlenmesi
Paraziter enfeksiyonlar
Karın bölgesi organ enfeksiyonu
Atipik angina veya konjestif kalp yetmezliği gibi kardiyak durumlar
Organ kanseri, özellikle mide, pankreatik veya bağırsak kanseri
Ne Zaman Doktora Görünmelidir?
Çoğu karın ağrısı vakası ciddi değildir ve semptomlar saatler ve günler içinde dinlenme ve hidrasyon gibi temel evde bakım ile çözülür.
Antasitler ve gaz ilaçları gibi reçetesiz veya çevrimiçi olarak satılan birçok ilaç da semptomları azaltmaya ve yönetmeye yardımcı olur.
Bununla birlikte, akut (ani ve şiddetli) veya kronik (uzun süren) karın ağrısı, genellikle tıbbi müdahale ve tedavi gerektiren şartların belirtileridir.
Tıbbi müdahale gerektiren belirtiler şunlardır:
açıklanamayan kilo kaybı
açıklanamayan tükenme
kronik kabızlık veya ishal gibi bağırsak hareketlerinde, birkaç saat veya gün içinde
çözülmeyen değişiklikler veya rahatsızlıklar
dışkıda küçük rektal (anal) kanama veya kan
sıradışı vajinal akıntı
reçeteli ilaçları veya reçeteli ilaçları durduktan sonra geri döndükten sonra devam eden kronik ağrı
idrar yolu enfeksiyonu belirtileri
Acil bakım gerektiren belirtiler şunlardır:
Ani, şiddetli ağrı, özellikle 38 ° nin üzerinde bir ateşin eşlik etmesi durumunda
Çok yoğunlaşmış şiddetli ağrı
Yapışkan olabilir kanlı veya siyah dışkı
Kontrol edilemeyen kusma, özellikle kusma kan içeriyorsa
Karın çok acı verici ve dokunmaya duyarlı ise
İdrar yapamamak
Bayılma veya bilinçsiz olma
Hızla kötüleşen acı
Göğüste ağrı, özellikle kaburga kemiği çevresinde, karın içine uzanan
Nadiren de olsa, bu semptomları yaşayan kişilerin acil tıbbi yardım almaları önemlidir.
Kaynaklar: 1, 2
Read the full article
0 notes
Text
Zatürre Belirtileri, Nedenleri ve Tedavisi Nelerdir?
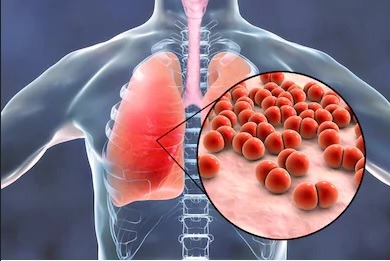
Zatürre, bir veya her iki akciğerde hava keselerinin şişerek iltihaplanmasına neden olan bir enfeksiyondur. Hava keseleri sıvı ya da iltihaplı (pürülan madde) ile doldurabilir, balgam ya da iltihap, ateş, titreme ve nefes alma zorluğu ile öksürüğe neden olabilir. Bakteriler, virüsler ve mantarlar da dahil olmak üzere çeşitli organizmalar zatürreye neden olabilir. Zatürre belirtileri gözlemlendiğinde müdahale edilmelidir.
Zatürre Belirtileri Nelerdir?
Zatürre belirtileri, enfeksiyona neden olan mikrop türü, yaşınız ve genel sağlığınız gibi faktörlere bağlı olarak hafif ya da şiddetli olmak üzere değişiklik gösterir. Hafif belirtiler genellikle soğuk algınlığı veya griple benzerdir, ancak daha uzun sürer.
Zatürre belirtileri şunları içerebilir:
Nefes aldığınızda veya öksürdüğünüzde göğüs ağrısı
Kafa karışıklığı veya zihinsel farkındalıktaki değişiklikler (65 yaş ve üzerindeki yetişkinlerde)
Balgam üretebilir öksürük,
Yorgunluk
Ateş, terleme ve titreme titreme
Normal vücut ısısından daha düşük (65 yaşından büyük yetişkinlerde ve zayıf bağışıklık sistemine sahip kişilerde)
Mide bulantısı, kusma veya ishal
Nefes darlığı
Yenidoğan ve bebekler enfeksiyonun herhangi bir belirtisi görülmeyebilir. Kusabilirler, ateş oluşabilir, öksürebilirler, huzursuz veya yorgun görünürler veya nefes almakta ve yemek yemekte zorluk çekerler.
Zatürre Nedenleri Nelerdir?
Birçok mikrop zatürreye neden olabilir. Zatürre belirtileri farklılık gösterebilir. En yaygın olanları soluduğumuz havadaki bakteriler ve virüslerdir. Vücudunuz genellikle bu mikropların akciğerlerinizi enfekte etmesini önler. Ama bazen bu mikroplar, sağlığınız genel olarak iyi olsa bile, bağışıklık sisteminizi yenebilir.
Zatürre, enfeksiyona neden olan mikropların türlerine göre sınıflandırılır.
Toplum Kökenli Zatürre
Toplum kökenli zatürre en sık görülen türdür. Hastanelerin veya diğer sağlık kuruluşlarının dışında oluşur.
Bakteriler. ABD'de bakteriyel zatürrenin en yaygın nedeni Streptococcus pneumoniae'dır. Bu tip bir zatürre kendi başına veya soğuk algınlığı veya grip olduktan sonra ortaya çıkabilir. Akciğerde bir kısım (lob), lober pnömoni olarak adlandırılan bir durumu etkileyebilir.
Bakteri benzeri organizmalar. Mycoplasma pneumoniae ayrıca zatürreye neden olabilir. Tipik olarak diğer zatürre tiplerinden daha hafif semptomlar üretir. Yürüyen Zatürre, tipik olarak yatak istirahatı gerektirecek kadar şiddetli olmayan bu tip zatürreye verilen gayri resmi bir isimdir.
Mantarlar. Bu tip zatürre, kronik sağlık sorunları ya da zayıflamış bağışıklık sistemleri olan kişilerde ve organizmaların büyük dozlarını soluyan kişilerde daha yaygındır. Buna neden olan mantarlar toprakta veya kuş pisliklerinde bulunabilir ve coğrafi yere göre değişir.
Virüsler. Soğuk algınlığı ve grip yapan bazı virüsler zatürreye neden olabilir. Virüsler, 5 yaşından küçük çocuklarda zatürrenin en yaygın nedenidir. Viral zatürre genellikle hafiftir. Ancak bazı durumlarda çok ciddi olabilir.
Hastane kaynaklı zatürre
Bazı insanlar başka bir hastalık için hastanede kaldıkları süre boyunca zatürreye yakalanırlar. Hastane kaynaklı zatürre ciddi olabilir çünkü enfeksiyona neden olan bakteriler antibiyotiklere karşı daha dirençli olabilir. Genellikle yoğun bakım ünitelerinde kullanılan solunum makineleri kullanan kişiler, bu tip zatürrelerin daha yüksek riski altındadır.
Sağlık Merkezleri Kaynaklı Zatürre
Sağlık hizmeti verilen merkez kaynaklı zatürre, uzun süreli bakım tesislerinde yaşayan veya böbrek diyaliz merkezleri de dahil olmak üzere polikliniklerde bakım gören kişilerde meydana gelen bir bakteriyel enfeksiyondur. Hastane kaynaklı zatürre gibi, sağlık ocaklarında bulaşan zatürreye antibiyotiklere daha dirençli bakteriler neden olabilir.
Aspirasyon zatürresi
Aspirasyon zatürresi, akciğerlerinize yiyecek, içecek, kusmuk veya tükürük soluduğunuzda ortaya çıkar. Bir şey, beyin zedelenmesi, yutma problemi, alkol veya ilaçların aşırı kullanımı gibi normal gag refleksinizi bozarsa aspirasyon daha olasıdır.
Risk faktörleri
Zatürre herkesi etkileyebilir. Fakat zatürre belirtileri en yüksek risk altındaki iki yaş grubu 2 yaşında veya daha küçük olan çocuklar ve 65 yaş ve üstü kişilerde gözlemlenir.
Diğer risk faktörleri şunlardır:
Hastaneye. Hastane yoğun bakım ünitesindeyseniz, özellikle nefes almanıza yardımcı olan bir makinadaysanız, zatürre riski daha fazladır.
Kronik hastalık. Astım, kronik obstrüktif akciğer hastalığı (COPD) veya kalp hastalığınız varsa zatürreye yakalanma olasılığınız daha yüksektir.
Sigara içmek. Sigara içmek vücudunuzun doğal savunmasını zarara neden olan bakterilere ve virüslere karşı korur.
Zayıflamış veya bastırılmış bağışıklık sistemi. HIV / AIDS geçiren, organ nakli geçiren veya kemoterapi veya uzun süreli steroid alan kişiler risk altındadır.
Komplikasyonlar
Tedavi ile bile olsa, pnömoni olan bazı kişiler, özellikle yüksek risk grubundakiler de dahil olmak üzere komplikasyonlar yaşayabilir:
Kan akışındaki bakteriler (bakteriyemi). Akciğerinizden kan dolaşımına giren bakteriler, enfeksiyonu diğer organlara yayabilir ve potansiyel olarak organ yetmezliğine neden olabilir.
Zorluk nefes almak. Eğer zatürreniz şiddetliyse veya altta yatan kronik akciğer hastalıklarınız varsa, nefes almada zorluk çekebilirsiniz. Akciğeriniz iyileşirken hastaneye yatırılmanız ve bir solunum cihazı (ventilatör) kullanmanız gerekebilir.
Akciğerlerin etrafında sıvı birikimi (plevral efüzyon). Pnömoni, akciğerleri ve göğüs boşluğunu (pleura) çevreleyen doku katmanları arasındaki ince alanda sıvı birikmesine neden olabilir. Sıvı enfekte olursa, göğüs tüpünden süzülmesini veya ameliyatla çıkarılmasını gerekebilir.
Akciğer apsesi. Akciğerde bir boşlukta irin oluşursa apse oluşur. Bir apse genellikle antibiyotiklerle tedavi edilir. Bazen, iliği çıkarmak için apse içine yerleştirilen uzun bir iğne veya tüp ile cerrahi veya drenaj gereklidir.
Zatürreden Korunma
Aşı olun. Bazı pnömoni ve grip türlerini önlemek için aşılar mevcuttur. Bu görüntüleri almak için doktorunuzla konuşun. Aşılama kuralları zamanla değişmiştir, bu nedenle daha önce bir pnömoni aşısı olduğunu hatırlatıyor olsanız bile, aşı durumunuzu doktorunuzla birlikte gözden geçirdiğinizden emin olun.
Çocukların aşılandığından emin olun. Doktorlar, 2 yaşından küçük çocuklar için ve özellikle pnömokok hastalığı riski taşıyan 2 ila 5 yaş arası çocuklar için farklı bir pnömoni aşısı önermektedir. Bir grup çocuk bakım merkezine giden çocukların da aşı yaptırması gerekir. Doktorlar ayrıca 6 aydan büyük çocuklar için grip aşısı önermektedir.
İyi hijyen uygulayın. Kendinizi bazen pnömoniye yol açan solunum enfeksiyonlarına karşı korumak için ellerinizi düzenli olarak yıkayın ya da alkol bazlı el dezenfektanı kullanın.
Sigara içmeyin. Sigara içmek akciğerlerinizin solunum yolu enfeksiyonlarına karşı doğal savunmasına zarar verir.
Bağışıklık sisteminizi güçlü tutun. Yeterli uyu, düzenli egzersiz yap ve sağlıklı bir diyet yap.
Zatürre Tedavisi
Zatürre tedavisi, enfeksiyonu tedavi etmeyi ve komplikasyonları önlemeyi içerir. Toplum kökenli Zatürre olan kişiler genellikle evde ilaçla tedavi edilebilir. Semptomların çoğu birkaç gün ya da haftada kolaylaşsa da, yorgunluk hissi bir ay veya daha uzun süre devam edebilir.
Özel tedaviler, zatürrenizin türü, şiddeti, yaşınız ve genel sağlığınıza bağlıdır. Seçenekler şunları içerir:
Antibiyotikler. Bu ilaçlar bakteriyel pnömoniyi tedavi etmek için kullanılır. Zatürrenize neden olan bakteri türünü tanımlamak ve tedavi etmek için en iyi antibiyotiği seçmek zaman alabilir. Belirtileriniz düzelmezse, doktorunuz farklı bir antibiyotik önerebilir.
Öksürük ilacı. Bu ilaç öksürüğünüzü yatıştırmak için kullanılabilir, böylece dinlenebilirsiniz. Öksürük, cildinizdeki sıvıların gevşemesine ve hareket etmesine yardımcı olduğundan, öksürüğünüzü tamamen ortadan kaldırmamak iyi bir fikirdir. Ayrıca, çok az sayıda araştırmanın, reçetesiz öksürük ilaçlarının, pnömoninin neden olduğu öksürüğü azaltıp azaltmadığını incelediniz. Öksürük baskılayıcıyı denemek istiyorsanız, dinlenmenize yardımcı olan en düşük dozu kullanın.
Ateş düşürücüler / ağrı kesiciler. Bunları ateş ve rahatsızlık için gereken şekilde alabilirsiniz. Bunlar aspirin, ibuprofen (Advil, Motrin IB, diğerleri) ve asetaminofen (Tylenol, diğerleri) gibi ilaçları içerir.
Kaynaklar: 1, 2
Read the full article
0 notes
Text
Kreatinin Nedir? Belirtileri ve Nedenleri

Kan ve idrar testleri kreatinin seviyenizi kontrol edebilir. Testler böbreklerin ne kadar iyi çalıştığını kontrol etmek için yapılır. Her gün vücuttaki kreatin miktarının yaklaşık %2'si kreatinine dönüşür. Vücuttaki kas kütlesi günden güne nispeten sabit olduğundan, kreatinin üretimi günlük olarak değişmeden kalır.
Kreatinin Nedir?
Kreatinin, kaslara enerji sağlamakla ilgili olan kreatin tarafından üretilen ve kanınızda bulunan atik bir kimyasaldır. Diyetinizdeki protein ve vücudunuzun kaslarının normal dökümünden gelir. Kreatinin böbrekler tarafından kandan alınır ve daha sonra idrarınızda vücuttan dışarı atılır. Böbrek hastalığınız varsa, kanınızdaki kreatinin düzeyi artar.
Kan kreatinin seviyeleri neden kontrol edilir?
Böbrekler kan kreatininini normal bir aralıkta tutarlar. Kreatinin, böbrek fonksiyonelliğinin güvenilir bir göstergesidir. Yüksek kreatinin düzeyi, bozulmuş böbrek fonksiyonunu veya böbrek hastalığını gösterir.
Böbrekler herhangi bir sebepten dolayı rahatsızlandığında, kreatinin düzeyi böbreklerden kreatinin yetersiz temizlenmesinden dolayı artacaktır. Anormal derecede yüksek kreatinin seviyeleri böbrek yetmezliği ya da olası sorunlar konusunda uyarır. Bu nedenle standart kan testleri, kandaki kreatinin miktarını düzenli olarak kontrol eder.
Böbrek fonksiyonu tarafından vücuttan ne kadar kreatinin temizlendiğini hesaplayarak böbrek fonksiyonelliği daha kesin bir ölçümü ile tahmin edilebilir. Bu kreatinin klirensi olarak adlandırılır ve böbrekler tarafından filtrasyon oranını (glomerüler filtrasyon oranı veya GFR) tahmin eder. Kreatinin klirensi iki şekilde ölçülebilir. Serum (kan) kreatinin düzeyi, hastanın kilosu ve yaşı kullanılarak bir formülle hesaplanabilir (tahmin edilebilir). Formül 140 eksi, hastanın yaşının kilogram cinsinden ağırlıkları (kadınlarda 0.85 kez), serum kreatinin düzeyinin 72 katı mg / dL'ye bölünür. Kreatinin klirensi, 24 saatlik idrar numunesi toplanarak ve daha sonra bir kan örneği alınarak daha doğrudan ölçülebilir. Hem idrarda hem de kandaki kreatinin seviyeleri belirlenir ve karşılaştırılır. Sağlıklı kadınlar için normal kreatinin klerensi 88-128 mL / dk'dır ve erkekler için 97 ila 137 mL / dk'dır.
Kan üre nitrojen (BUN) seviyesi, böbrek fonksiyonunun başka bir göstergesidir. Üre ayrıca böbrek fonksiyonu bozulmuş ise birikebilen metabolik bir yan üründür. BUN-kreatinin oranı genellikle, tek başına kreatinin düzeyi ile karşılaştırıldığında, böbrek fonksiyonu ve bunun olası altta yatan nedeni hakkında daha kesin bilgiler sağlar. BUN dehidrasyon ile artar.
Son zamanlarda, bebeklerde artmış kreatinin seviyeleri bakteriyemi ile ilişkiliyken erişkin erkeklerde yüksek seviyeler prostat kanseri riskini arttırmıştır.
Normal kreatinin Kaç Olmalıdır?
Kandaki normal kreatinin seviyeleri yetişkin erkeklerde desilitre başına (dL) yaklaşık 0.6 ila 1.2 miligram (mg) ve yetişkin kadınlarda desilitre başına 0.5 ila 1.1 miligramdır. (Metrik sistemde, bir miligram, bir gramın binde birine eşit bir ağırlık birimidir ve bir desilitre, bir litrenin onda birine eşit bir hacim birimidir.)
Yüksek Kreatinin Kaç Olursa Tehlikeli
Sadece bir böbreği olan bir kişinin normal seviyesi yaklaşık 1.8 veya 1,9 olabilir.
Bebeklerde 2.0 veya daha fazla kreatinin düzeyleri ve yetişkinlerde 5.0 veya daha fazla kreatinin seviyeleri, ciddi böbrek yetmezliğini işaret edebilir. Atıkları kandan uzaklaştırmak için bir diyaliz makinesine duyulan ihtiyaç, BUN, kreatinin düzeyi, potasyum seviyesi ve hastanın vücutta ne kadar sıvı tuttuğu gibi çeşitli hususlara dayanmaktadır.
Yüksek Kreatinin Seviyeleri ile İlişkili Belirtiler Nelerdir?
Böbrekler, toksinleri vücuttan idrar yoluyla çıkarmaya yardımcı olur. Ama beslenme alışkanlığı ve diğer faktörler böbreklerin işlevlerini kaybetmesine neden olabilir. Bu durum kanda yüksek kreatinin düzeylerine yol açar, bu da kişinin sağlığına ciddi zararlar verebilir.
Böbrek disfonksiyonu belirtileri (böbrek yetmezliği) yaygın olarak değişiklik gösterir. Genellikle kandaki kreatinin düzeyi ile korelasyon göstermezler. Bazı kişilerde herhangi bir semptom görülmeksizin şiddetli böbrek hastalığı ve rutin kan çalışmalarında artmış kreatinin bulgusu olabilir.
Diğerlerinde, sorunun nedenine bağlı olarak, farklı böbrek yetmezliği semptomları mevcut olabilir. Bunlar:
Susuzluk,
Yorgunluk,
Şişlik (ödem),
Nefes darlığı,
diğer pek çok nonspesifik semptomlar (örneğin, bulantı, kusma, nöropati ve kuru cilt).
Kreatinin Yüksekliği Nasıl Düşürülür?
Vücudunuzun en iyi şekilde çalışması için temiz kana ihtiyacı vardır. Kreatinin seviyenizi düşürmenin en iyi yolu, altta yatan nedeni tedavi etmektir. Diyaliz böbrek sorunları için yaygın bir tedavi yöntemidir. Böbrekleriniz atık ürünlerini vücudunuzdan çıkaramadığında kullanılan önemli bir tıbbi işlemdir. Ancak kreatininizi düşürmek için farklı tedaviler ve yaşam tarzı değişiklikleri ile bu tedavileri tamamlayabilirsiniz.
Bu sekiz doğal seçenek dahil olmak üzere, kreatinin seviyenizi düşürmeye yardımcı olacak yollar hakkında doktorunuzla konuşun:
Ağır Egzersizleri Azaltın
Egzersiz genellikle iyi bir şeydir, fakat aşırı yapmak kreatinin seviyelerini arttırabilir. Kas metabolizması kreatinin ürettiğinden, kas gruplarını yorucu aktivitelere maruz bırakmak aşırı kreatinin üretimine neden olabilir.
Yapılan bir araştırmada, yoğun egzersizin, en azından geçici olarak artan kas yıkımına yanıt olarak kreatinin düzeylerini artırdığını göstermektedir. (1)
Ne tür egzersizler yapmanız gerektiği konusunda doktorunuzla konuşun. Koşmak yerine yürümeyi ya da ağırlık kaldırmak yerine yoga yapmayı deneyin.
kreatini Düşüren Meyveler / Gıdalar
Elma sirkesi
Acı kabak
Tarçın
Ananas
Yeşil çay
Sarımsak
Zencefil
Kızılcık suyu
Hindistan cevizi suyu
Portakal
Zeytin yağı
elma
Karbonat
Limon Esansiyel Yağı
Papatya çayı
Guava
Soğan
Papaya
Maydanoz
Yüksek Kreatinin Seviyesini Düşüren Vitaminler
C vitamini, yüksek kreatinin seviyelerini düşürmede yardımcı olabilecek en önemli vitaminlerden biridir. Bu, esas olarak böbreklerin detoksifikasyonuna (toksik temizlik) yardımcı olan antioksidan özelliklerinden kaynaklanmaktadır (2).
Kreatinin seviyeleriniz diyabet nedeniyle yüksekse, kan şekeri seviyenizi kontrol etmek için B7 vitamini alımını arttırmayı düşünebilirsiniz (3).
Böbrek hastalığından muzdarip bireyler düşük D vitamini düzeylerine sahiptir ve bunun yanı sıra takviyesini de düşünmek isteyebilirler.
Turunçgiller, yeşil biberler, karnabaharlar, mısır gevrekleri, mısır, peynir, yumurta sarısı, buğday kepeği vb. ile zengin bir diyet uygulayarak bu vitaminlerin alımını artırabilirsiniz. Ya da bu vitaminler için ek takviyeleri alabilirsiniz ancak bu konuda muhakkak doktorunuza danışmalısınız.
Yüksek kreatinin seviyelerini önlemek için aşağıda belirtilen ipuçlarını da takip edebilirsiniz.
Yüksek Kreatinin Seviyesini Önlemek
Güçlü egzersizlerden kaçının.
Kreatin takviyeleri almaktan kaçının.
Protein alımını azaltın.
Kepekli tahıllar, baklagiller, sebzeler ve meyveler gibi lif bakımından zengin yiyecekler tüketin.
Doktorunuza danıştıktan sonra sıvı alımınızı artırın.
Doktora danıştıktan sonra yoga asanaları Ardha Matsyendrasana (Yarım Spinal Büküm) gibi alıştırma yapın.
Yüksek kreatinin yan etkileri
Yüksek kan kreatinin aşağıdaki tehlikeleri ortaya çıkarabilir:
Böbreklerinize daha fazla zarar verir.
Gelişen kardiyovasküler hastalık riskini artırır.
Sindirim sistemi ve solunum sistemi rahatsızlıklarına yol açar.
Sinir sisteminizdeki sorunlara neden olur.
Katılımsız bırakılırsa, yüksek kreatinin seviyeleri genel sağlığınıza bir tehdit oluşturabilir. Bu nedenle, problemi çözmek için periyodik olarak testlerin yapılması önemlidir. Bu makalede sözü edilen tüm ilaç ve yöntemler yüksek kan kreatinin düzeylerini azaltmada oldukça yardımcı olsa da, herhangi birini denemeden önce doktorunuza danışmak daha iyidir.
Kaynaklar: 1, 2, 3
Read the full article
0 notes
Text
Hematokrit (HCT) Nedir? HCT Düşüklüğü ve Yüksekliği Tedavisi
Kanda bulunan alyuvarlar yani kırmızı kan hücrelerinin toplam kan hacmine oranına hematokrit denir. Genel olarak yüzdelik olarak ifade edilen bu oran son derece önemlidir. İlk kez 1903 yılında kullanılmaya başlanan ve HCT olarak adlandırılan bu oran, Yunancada kan anlamına gelen hema – ölçme kelimelerinin birleşmesi ile oluşmuştur. Ölçülen değerlerin normalin üzerinde olmasına hct yüksekliği denilmektedir.
Hematokrit Nedir?
Kişilerin kanının RCB yani kırmızı kan hücrelerinden oluşan oranını ölçmeye yarayan teste hematokrit denir. Kişinin kırmızı kan hücre değerleri bu test sayesinde değerlendirilerek birçok sağlık sorunu kontrol altına alınır. Bu nedenle HCT testi çok önemlidir. Bu değer genel olarak hemoglobin seviyesi ile beraber gerçekleştirilir. Kemik iliğinde üretilen kırmızı kan hücreleri olgunlaştıkları zaman kan dolaşımına bırakılır. Bu hücreler, kan hacminin ortalama % 37 - % 49’unu oluşturmaktadır. Oksijene bağlanan ve hemoglobin içeren kırmızı kan hücresi bir nevi proteindir.
Kadın ve erkeklerde HCT oranı farklıdır. Yetişkinlerde % 35 ile % 50’lerde olan bu oran, bebeklerde % 50 - % 70 arasında değişir. Bebek büyümeye başladıkça hematokrit oranı da değişmektedir. Bu değerler düştüğü gibi azalabilir.

Hematokrit Neden Ölçülür?
HCT oranlarının çok düşük ya da yüksek olması bazı hastalıkların habercisidir. Kırmızı kan hücrelerinin ölçülmesini sağlayan bu test sayesinde kan hastalıkları, dehidrasyon ve diğer bazı hastalıklar erkenden teşhis edilir. Sağlıklı olmak için hematokrit oranlarının normal seviyelerde olması gerekir. Bu testin yapılmasının temel nedenleri şu şekilde sıralanabilir:
Anemi yani kansızlık
Kan kanseri – Lösemi
Beslenme bozuklukları
Vücudun susuz kaldığı dehidrasyon durumu
Tam kan sayım testi yapıldığı durumlar
RBC üretimi sorunu
Polisitemi
Kan nakli ya da diğer tedaviler için
Kırmızı kan hücrelerinin üretimini takip etmek
Hematokrit testleri, normal kan testleri ile aynıdır. Çocuk ile yetişkinlerde, kolda bulunan damarın içerisine bir iğne yerleştirilerek kan numunesi alınır. Yeni doğan bebeklerde ise HCT değerli için gerekli olan kan topuklardan alınır. Kolay bir şekilde alınan kan için önceden herhangi bir hazırlık yapılmasına gerek yoktur.
Hematokrit’in Normal Değerleri
Yapılan ölçümler sonrası elde edilen hematokrit değerleri kişinin yaşına, cinsiyetine ve ergenlik sonrası döneme göre değişir. Bebeklikten yetişkinliğe kadar değişen HCT değerleri ile birçok sağlık sorunu önceden tespit edilerek önlem alınmaktadır. Normal değerler şu şekilde sıralanabilir:
Yeni doğan bebekler: % 55 ile % 68
Bir haftalık bebek: % 47 ile % 65
Bir aylık bebek: % 37 ile % 49
Üç aylık bebek: % 30 ile % 36
1 yaş: % 29 ile % 41
10 yaş: % 36 ile % 40
Yetişkin kadınlar: % 38 ile % 48
Yetişkin erkekler: % 42 ile % 54
Ölçüm yapılan hematokrit makinesine göre bu değerlerde % 7 oranında değişiklik olabilmektedir. Elde edilen değerler, bir uzman tarafından HGB yani hemoglobin değerleri ile beraber değerlendirilmektedir. Yapılan HCT ölçümü sırasında iğne ile kan örneği alındığı için enfeksiyon, kanama, baş dönmesi ve morarma gibi riskler bulunur. Bütün bunlar nedeni ile ölçümler büyük bir titizlikle yapılmaktadır.
HCT Düşüklüğü
Kan sayımının bir parçası sayılan hematokrit, kırmızı kan hücrelerinin sayısını ve hemoglobin sonuçlarını ele almaya yardımcı olur. Cinsiyet, yaş ve ırk faktörler bu ölçüm esnasında dikkate alınır. Kırmızı kan hücreleri düşük olduğu zaman HCT değeri de düşer. Hematokrit’in düşük çıkmasının temel nedenleri şunlardır:
B12 vitamin eksikliği
Folat ve demir eksikliği
Sindirim sisteminde ve rahim bölgesinde meydana gelen kan kaybı
Radyasyon, kemoterapi, toksin gibi nedenler ile kemik iliğinde zarar görülmesi
Anemi türleri
Miyelodisplastik sendromu
Aplastik anemi
Kronik böbrek hastalıkları
Böbrek yetmezliği
Talasemi
Kronik inflamatuar sorunu
Kırmızı kan hücrelerinin çok fazla tahrip olması
Hematokrit düşüklüğünün temel belirtileri ise şu şekilde sıralanabilir:
Güçsüzlük
Halsizlik
Soluk beniz
Bayılma
Baş ağrısı
Nefes darlığı
Ağız kuruluğu
HCT Yüksekliği
Yapılan hematokrit tahlil sonuçlarına göre değerler normalin üzerinde çıktığı zaman hematokrit’in yüksek olduğu anlaşılır. Test sonucunda yüksek kırmızı kan hücreleri elde edilmesi, bu yüksekliğin temel nedenlerindendir. Yüksek hemoglobin görülmesi de HCT değerlerinin yüksek olmasına enden olur. Genel anlamda hematokrit’in yüksek çıkmasının temel nedenleri şunlardır:
Dehidrasyon
Nefes almada zorluk
Vücudun yeteri kadar oksijen sağlayamaması
Böbrek tümörleri
Kandaki oksijen oranının azalması
Sigara kullanımı
Genetik etkiler
Yüksek irtifalarda yaşamak
Polisitemi vera
İshal
Doğuştan görülen kalp hastalıkları
Hematokrit yüksekliğinin temel belirtileri şunlardır:
Dışkıda kan
Halsizlik
Karın ağrısı
Baş ağrısı
Güçsüzlük
Ciltte kaşıntı
Eklem ve kaslarda ağrı
Kolay morarma sorunu
Hematokrit Yüksekliği – Düşüklüğü Nasıl Tedavi Edilir?
Önemli bir sorun olan hematokrit düşüklüğü ya da yüksekliğinin tedavisi mümkündür. Düşüklük ya da yükseklik nedeni ile görülen belirtilerden birkaçını yaşadığınız anda mutlaka bir dahiliye doktoruna başvurmanız gerekir. Doktor tarafından HCT testi yapılır. Test sonucunda elde edilen değere göre hangi sorunu yaşadığınız tespit edilir.
Gerekli olan tedavi, bu duruma neden olan sebebe göre değişmektedir. Kişinin hematokrit değeri ve genel sağlık durumu değerlendirilir. Eğer değerler çok yüksek ya da düşük ise ilaçla tedavi mümkün değildir. Hematokrit değeri çok düşük olduğu zaman intravenöz demi kan nakli yapılabilir. Ayrıca kemik iliğinin etkisi ile kırmızı kan hücrelerinin artmasını sağlayacak ilaçlar kullanılır. Ölçülen hematokrit değeri çok yüksek ise ve sorun polisitemi vera gibi bir hastalıktan kaynaklanıyorsa, hacamat tedavisi uygulanabilir.
Hematokrit değerlerinde yaşanan sorunlar nedeni ile uygun besinler tüketilerek tedaviye destek olabilirsiniz. HTC düşüklüğü yaşayan kişilerin et, balık, süt, yoğurt, bamya gibi besinler tüketmesi önerilir. Ayrıca düzenli olarak egzersiz yapılması da hematokrit düşüklüğünü ya da yüksekliğini dengelemeye yardımcı olur. Bu nedenle egzersizler yaşam biçimi haline getirilmelidir.
Read the full article
0 notes
Text
Kronik Gastrit Nedir? Belirtileri ve Tedavisi Nelerdir?
Kronik gastrit, mide astarınız iltihaplandığında ortaya çıkar. Çok fazla alkol tüketimi, bakteriler, bazı ilaçlar, kronik stres veya diğer bağışıklık sistemi sorunları iltihaplanmaya yol açabilir. İltihaplanma meydana geldiğinde, mide astarınız değişir ve bazı koruyucu hücrelerini kaybeder. Erken doygunluğa da neden olabilir. Sadece birkaç ısırık yedikten sonra midenin dolu olduğu hissi oluşabilir.
Mide astarınız veya mukoza, mide asidi ve diğer önemli bileşikleri üreten bezlere sahiptir. Bir örnek enzim pepsin'dir. Mide asidi yiyecekleri parçalayıp sizi enfeksiyondan korurken, pepsin proteini yıkar. Mide asidi, midenize zarar verecek kadar güçlüdür. Mide astarınız bu aside karşı kendini korumak için mukus salgılar.
Kronik gastrit, uzun zaman içinde ortaya çıktığından, mide astarınız da yavaş yavaş aşınır. Ve metaplaziye veya displaziye neden olabilir. Bunlar, hücrelerinizde işlenmemişse kansere yol açabilen prekanseröz değişikliklerdir.
Kronik gastrit genellikle tedavi ile iyileşir, ancak sürekli izlemeye ihtiyaç duyulabilir.
Kronik Gastrit Türleri Nelerdir?
Çeşitli kronik gastrit tipleri vardır ve farklı nedenleri olabilir:
Tip A, bağışıklık sisteminizin mide hücrelerini tahrip etmesinden kaynaklanır. Ve vitamin eksikliği, anemi ve kanser riskinizi artırabilir.
En sık görülen tip olan B tipi Helicobacter pylori bakterisinden kaynaklanır ve mide ülserlerine, bağırsak ülserine ve kansere neden olabilir.
Tip C, nonsteroidal antiinflamatuar ilaçlar (NSAID'ler), alkol veya safra gibi kimyasal irritanlardan kaynaklanır. Ayrıca mide astarı erozyonuna ve kanamasına da neden olabilir.
Diğer gastrit tipleri protein eksikliği ile ilişkili olabilen dev hipertrofik gastriti içerir. Ayrıca astım veya egzama gibi diğer alerjik durumların yanında meydana gelebilen eozinofilik gastrit vardır.
Kronik Gastrit Belirtileri Nelerdir?
Kronik gastrit her zaman semptomlarla sonuçlanmaz. Ancak, belirtileri olan kişiler sıklıkla karşılaşırlar:
Üst karın ağrısı
Hazımsızlık
Şişkinlik
Mide bulantısı
Kusma
Geğirme
İştah kaybı
Kilo kaybı
Kronik gastrit neden olur?
Aşağıdakiler midenizin kaplamasını tahriş edebilir ve kronik gastritle sonuçlanabilir:
Aspirin ve ibuprofen gibi bazı ilaçların uzun süreli kullanımı
Aşırı alkol tüketimi
H. pylori bakterisinin varlığı
Diyabet veya böbrek yetmezliği gibi bazı hastalıklar
Zayıflamış bağışıklık sistemi
Bağışıklık sistemini de etkileyen kalıcı, yoğun stres
Mide içine akan safra veya safra reflüsü
Kronik gastrit için risk faktörleri nelerdir?
Yaşam tarzınız ve diyet alışkanlıklarınız mide astarındaki değişiklikleri aktive ederse kronik gastrit riskiniz artar. Önlemek için yararlı olabilir:
Yüksek yağlı diyet
Yüksek tuzlu diyet
Sigara içmek
Uzun süreli alkol tüketimi de kronik gastrite yol açabilir.
Stresli bir yaşam tarzı ya da travmatik bir deneyim, midenizin kendini koruma yeteneğini de azaltabilir. Ayrıca, otoimmün hastalıklar veya Crohn hastalığı gibi bazı hastalıklarınız varsa riskiniz artar.
Ne zaman doktora görünmeliyim?
Mide tahrişi yaygındır, ancak her zaman kronik gastrit belirtisi değildir. Eğer mide tahrişiniz bir haftadan uzun sürerse veya kronik gastritin sık görülen semptomlarını düzenli olarak yaşıyorsanız doktorunuzu arayın.
Aşağıdakilerden herhangi biri meydana gelirse hemen tıbbi yardım alın:
Kan kusma
Hızlı kalp atımı
Nefes alma veya yutma güçlüğü
Aşırı uyuşukluk
Aniden geçmek
Karışıklık
Kronik gastrit, midenizde ve ince bağırsağınızda kanama riski taşır. Ayrıca siyah dışkılarınız varsa, kahve telvesi gibi görünen bir şey varsa kusma ya da kalıcı bir karın ağrısı varsa hemen doktora başvurun.
Kronik gastrit nasıl teşhis edilir?
Doktorunuz tıbbi geçmişiniz ve semptomlarınız hakkında sorular soracaktır. Aşağıdakiler de dahil olmak üzere bir dizi test gerekli olabilir:
mide ülserine neden olan bakteriler için bir test
Mide kanaması aramak için bir dışkı testi
kan sayımı ve anemi testi
Uzun bir tüpe bağlı bir kameranın ağzınıza ve sindirim sisteminize yerleştirildiği bir endoskopi
Kronik gastrit nasıl tedavi edilir?
İlaçlar ve diyet, kronik gastriti tedavi etmenin en yaygın yoludur. Ve her tip için tedavi, gastritin nedenine odaklanır.
Tip A'nız varsa, doktorunuz eksik olduğunuz besinler ile ilgili problemleri ele alacaktır. Tip B'niz varsa, doktorunuz H. pylori bakterilerini yok etmek için antimikrobiyal ajanlar ve asit bloke edici ilaçlar kullanacaktır. Tip C'niz varsa, doktorunuz muhtemelen NSAID'leri almayı bırakmanızı veya midenizde daha fazla hasarı önlemek için alkol almanızı söyleyecektir.
İlaçlar
Doktorunuz mide asidini azaltmak için ilaç reçete edebilir. Gastrik asidi azaltmak için en yaygın ilaçlar şunlardır:
kalsiyum karbonat dahil olmak üzere antasitler (Rolaidler ve Tums)
Ranitidin (Zantac) gibi H2 antagonistleri
omeprazol (Prilosec) gibi proton pompa inhibitörleri (önleyicileri)
Mide tahrişini azaltmak için aspirin ve benzeri ilaçların azaltılması veya elimine edilmesi önerilir.
Kronik gastrit belirtileri, ilaç veya alkolün gastritinizin harekete geçmesine neden oluyorsa bazen birkaç saat içinde gidebilir. Ancak tipik olarak kronik gastritin ortadan kalkması daha uzun sürer. Ve tedavi olmaksızın yıllarca sürebilir.
Kronik gastrit için alternatif tedaviler nelerdir?
Bazı yiyecekler midenizin H. pylori'den kurtulmasına ve semptomlarınızı hafifletmesine yardımcı olabilir:
Sarımsak, H. pylori bakterisine karşı özellikle etkili olan antimikrobiyal özelliklere sahip olabilir.
Kızılcık, mide ile nasıl etkileşime girdiği ile birlikte bakterileri öldürebilir.
Zencefil bakterilerin büyümesini engelleyebilir.
Zerdeçal, ülserlerin iyileşmesine ve bakterilerin büyümesinin engellenmesine yardımcı olabilir.
Probiyotikler, özellikle de Lactobacillus veya Bifidobacterium içerenler, mide astarının işlevini iyileştirmeye ve gastriti neden olan bakterilere karşı koruyabilir. Kefir, ekşi ekmek ve yoğurt gibi yiyecekler sağlıklı probiyotik bakterilerle doludur.
Kronik gastritten kurtulmanız durumun temel nedenine bağlıdır. Kronik gastrit tedavi olmadan devam ederse, mide ülseri ve mide kanaması riskiniz artar.
Gastrit, mide astarınıza yapıştığı için, astar zayıflar ve sıklıkla mide kanserine yol açabilen hücrelerde değişikliklere neden olur. Mideinizin vitaminleri emememesindeki yetersizliği de vücudunuzun kırmızı kan hücrelerini oluşturmasını veya sinir fonksiyonunu etkilemesini engelleyen eksikliklere neden olabilir. Bu anemiye yol açabilir.
Kronik gastrit nasıl önlenebilir?
Beslenme ve stres seviyenizi izleyerek gastrit komplikasyonlarının kontrol edilmesine yardımcı olabilirsiniz. Alkolü sınırlandırmak ve ibuprofen, naproksen ve aspirin gibi NSAID'lerin kullanımı da durumun önlenmesine yardımcı olabilir. Bununla birlikte iyi beslenme alışkanlıkları geliştirin (daha küçük öğünler, daha yavaş yemek gibi), düzenli egzersiz yapmak, sağlıklı bir kilo oranına sahip olmak, meditasyon, yoga veya masaj gibi yollarla stresi azaltmak faydalı olacaktır.
Gastritin iyileşmesi için ne yenilebilir?
Gastritinizi yönetmenize yardımcı olabilecek ve semptomları azaltabilecek bazı yiyecekler vardır. Bunlar şunları içerir:
elma, yulaf ezmesi, brokoli, havuç ve fasulye gibi yüksek lifli gıdalar
balık, tavuk ve hindi göğsü gibi az yağlı yiyecekler
düşük asitli gıdalar veya sebzeler gibi daha alkali olanlar
gazlı olmayan içecekler
kafeinsiz içecekler
kombucha, yoğurt, kimchi ve lahana turşusu gibi probiyotikler
Bazı çalışmalar probiyotiklerin Helicobacter pylori (H. pylori) ile yardımcı olabileceğini göstermektedir. H. pylori, gastrit veya mide ülserine yol açabilen sindirim sisteminde bir enfeksiyona neden olan bakteridir.
gastritten kaçınmak için Tüketilmemesi Gereken yiyecek ve İçecekler
Yağ oranı yüksek olan yiyecekler, midenin iç kısmındaki iltihabı kötüleştirebilir. Mideyi tahriş edebilecek diğer bazı yiyecekler şunlardır:
Alkol
Kahve
Domates ve bazı meyveler gibi asidik besinler
Meyve suyu
Yağlı gıdalar
Kızarmış gıdalar
Karbonatlı içecekler
Baharatlı yiyecekler
Alerjenik veya semptomatik gıdalar
Kaynaklar: 1, 2, 3
Read the full article
0 notes